Programa formativo residencia en España
Programa formativo de neurocirugía en España
Programa formativo de neurocirugía en España.
PROGRAMA DE FORMACIÓN EN NEUROCIRUGÍA (versión del 30-8-2013 consensuada por la Junta de la SENEC y la Comisión Nacional de la especialidad).
Glosario de abreviaciones usadas en el manuscrito del Programa y sus Anexos: ACGME: Accreditation Council for Graduate Medical Education
APC: Actividad Profesional Adjudicada
CanMEDs: Canadian Medical Education Directions for Specialists
DbC: Discusión basada en Caso
DRA: Declaración de Responsabilidad Reconocida
EME: Evaluación por Miembros del Equipo
GMC: General Medical Council
GEA: Gradilla de Estructuración del “Audit”
miniCEX: mini Clinical Evaluation Exercise
miniPAT: miniProfessional Assesment Tool
PAME: Patient Assessment and Management Examination
OSATS: Objective Structured Assessment of Technical Skills
ODPP: Observación Directa de Procedimiento Práctico
SCT: Script Concordance Test
SENEC: Sociedad Española de Neurocirugía;
Introducción al nuevo programa basado en competencias
Las nuevas exigencias de fiabilidad (“accountability”) y eficiencia por parte del público y la sociedad civil en el siglo XXI demandan que los residentes y los médicos en ejercicio demuestren un nivel de competencia clínica apropiado que ha de quedar prefijado en los programas de residencia y en las guías de calidad para la práctica médica autónoma. Así, los nuevos programas definen qué debe ser capaz de hacer el residente en las diferentes etapas de su formación y al final de la misma, (mapas de competencias) y hacen de la evaluación continua y estructurada su componente fundamental, lo que les diferencia esencialmente de los currícula y programas convencionales basados en proceso, en los que el residente perseguía con mayor o meno éxito unos objetivos cuyo alcance no se contrastaba con objetividad. Además, el modelo apprenticeship, introducido por W Halsted hace más de 100 años, ha quedado limitado por las restricciones del horario laboral del residente y el sistema de turnos que fragmenta el seguimiento del paciente y quiebra la estrecha relación antes existente entre el staff y el residente. En el momento actual se exige que todos los residentes sean capaces de proveer un cuidado de calidad al paciente, y para garantizar este objetivo una serie de agencias nacionales como la ACGME en EEUU, el GMC (Tomorrow,s Doctor) en el Reino Unido, o la CanMEDs en Canadá, han definido los dominios competenciales (“core competences”) a utilizar en los nuevos programas de residencia que, inspirados en el paradigma de la enseñanza basada en competencias, guiarán la instrucción y evaluación del residente en el siglo XXI.
Los nuevos movimientos en docencia médica llamados “competencial” y de “autenticidad” preconizan que la competencia, entendida como una habilidad o actividad observable y por tanto mensurable, se evalúe en el contexto clínico donde el residente trabaja y aprende, empleando tests y pruebas que midan no sólo el conocimiento teórico del residente (conocimientos abstractos o “factual data”) y su capacidad para aplicar lo que “sabe” a lo que “hace”, es decir, a la resolución de los problemas clínicos encontrados en la práctica diaria (juicio y razonamiento clínicos), sino que capten además su capacidad de desempeño (“performance”) ante el enfermo real o en contextos artificiales (simulaciones). Todas estas pruebas de evaluación clínica objetiva estructurada de la competencia clínica, combinadas o no con el portafolio docente, que capta las diferentes actividades del residente y mejora su interacción con el tutor, constituyen la base del abordaje evaluador en el modelo de enseñanza basada en competencias.
Sin embargo, es preciso enfatizar que las pruebas o métodos de evaluación disponibles han de combinarse con la apreciación o juicio holístico emitido por el supervisor clínico sobre la capacitación del residente observado continuadamente durante el trabajo diario y en circunstancias tanto habituales como de dificultad o incertidumbre. Este ensamblaje de las pruebas objetivas estructuradas de la competencia, con la valoración, subjetiva pero no por ello menos válida, emitida por el supervisor docente específicamente preparado para hacerlo, es el desiderátum perseguido en la actualidad por los expertos en evaluación de la competencia clínica tomada como la suma de competencias aisladas, por un lado, y a la vez como un “constructo” que representa algo más que la suma de sus componentes.
Las competencias incluidas en este nuevo programa, requerido recientemente por las autoridades ministeriales, van referidas al mapa general de las seis competencias nucleares definidas por la ACGME en 1999 para guiar la enseñanza del postgrado en EEUU, que son:
Conocimiento médico, Cuidado del paciente, Comunicación y relaciones interpersonales, Profesionalismo, Aprendizaje basado en la práctica y mejora, y Práctica basada en sistemas.
Las competencias tanto parcelares (subcompetencias), como las mayores o nucleares, se adquieren de manera longitudinal y progresiva a lo largo de todo el periodo formativo, pero a la vez de una manera simultánea (no unas primero y otras después), por lo que muchas de ellas reaparecen con el mismo enunciado en los años sucesivos del programa; por ejemplo, la habilidad o competencia para manejar las búsquedas bibliográficas que permiten resolver los problemas del paciente encontrados en la práctica diaria, figura en el apartado del dominio o competencia nuclear de “Aprendizaje basado en la práctica y mejora” en todos los años de residencia ya que el residente mejora esta competencia desde el primero al último año de su formación, al igual que ocurre con las otras cinco.
Dado que el Conocimiento médico y el Cuidado del paciente son las competencias mayores que cambian más sus contenidos de año en año, el programa utiliza un mapa adicional (ver ANEXO1 del programa) que explicita con gran detalle las subcompetencias de estos dominios en los sucesivos años de residencia. Sin embargo, es importante enfatizar que los listados, que constituyen una relación de “máximos a adquirir”, no deben utilizarse de manera prescriptiva comprobando si se adquiere puntualmente cada una de las subcompetencias, sino para orientar al residente acerca de qué debe aprender o dominar, y a sus evaluadores acerca de qué deben buscar al tratar de medir su nivel de competencia.
Los instrumentos de medida de la competencia tienden a proporcionar evaluaciones holísticas lo cual es apropiado porque ésta debe ser contemplada más como “constructo” que como habilidad atomizada; así , el evaluador recurre a una estrategia de “triangulación”, (ver más abajo y en ANEXO 2) mediante el cual una competencia concreta es medida con varios instrumentos aplicados por diferentes observadores en diferentes contextos y momentos clínicos, y un mismo instrumento es utilizado para medir varias competencias. Este abordaje evaluador es tanto más necesario en cuanto que el médico trabaja cada vez más en el marco de un equipo y menos de manera individualizada.
Si necesario es implicar a todos los interesados en la elaboración de un programa de residencia, más aún es monitorizar su funcionamiento, pues de no hacerlo el propio programa deja de existir automáticamente. Así, al no disponer en nuestro país de una agencia externa para el control de la enseñanza del postgrado, resulta imprescindible crear un comité de programa (equivalente al Residency Review Committee de otros países) que se responsabilice tanto de la implementación del programa, como de la monitorización de su aplicación y desarrollo. Para el control del programa se pueden utilizar los siguientes “barómetros” que han de guiar también las actuaciones de los tutores, directores de programa y los miembros del Comité:
a) Evidencia de que el programa se implementa
2) Grado de aceptación del programa por el staff y los residentes, ¿ se implementa tan sólo a los ojos del director del programa ?
3) Resultados provisionales usados por parte del residente para mejorar su aprendizaje y por parte del profesor para cambiar y mejorar la instrucción
4) Sostenibilidad de los métodos de evaluación aplicados ¿ se mantienen o se olvidan ?
5) Evidencia de la difusión del programa a otros programas y hospitales.
Entre las tareas concretas a asumir por el Comité de Programa están:
la creación de un banco de preguntas y el establecimiento de la logística para pasar exámenes teóricos a nivel local y/o nacional; la recogida de las evaluaciones y encuestas de satisfacción del residente y las valoraciones de este sobre la dedicación de sus supervisores clínicos y el funcionamiento del programa en su servicio, el procesamiento de la información para su difusión a nivel local y nacional en aras de la mejora del programa, y la formación de los tutores y el resto del staff de los servicios en técnicas de evaluación objetiva estructurada.
El programa presentado a continuación, que será publicado en su formato final en Neurocirugía, atiende a los requerimientos fiabilidad enunciados más arriba y está en consonancia con los aplicados en los países más avanzados en docencia médica. Es de hacer notar que el momento de su elaboración (Julio/2013) coincide con el abordaje de la fase 4ª y última del proceso de implantación de los programas basados en competencias iniciado bajo los auspicios de la ACGME hace más de 15 años en EEUU, en la que la Neurocirugía ha sido seleccionada entre siete especialidades médicas y quirúrgicas que actuarán como piloto.
En el ya largo recorrido de implementación han surgido múltiples problemas que habremos de afrontar también en nuestro medio, tales como las quejas acerca del escaso tiempo disponible por parte de los directores de programa, los tutores y el staff, la insuficiente preparación o formación (cultura de evaluación) de la mayoría de ellos, o la falta de una financiación adecuada por parte de las administraciones que imponen dichos programas.
Sin embargo, la determinación para implantar los nuevos programas por parte de los directores de programa y los centros académicos en ese país y de la propia ACGME, que representa los intereses de la sociedad civil norteamericana, parece irrecusable. En nuestro caso, y al tratarse de un modelo de enseñanza nuevo que exige además una mayor dedicación docente que el anterior, habremos de actuar con tenacidad, pero a la vez con la flexibilidad y prudencia que se consideren convenientes. En general se estima que se precisan entre 2-3 años para implantar la “nueva cultura” que permite poner en funcionamiento un programa basado en competencias. Las dificultades actuales del contexto sanitario y los previsibles problemas de financiación hacen que el momento no parezca el más favorable para implantar el nuevo programa, pero nuestros residentes y la sociedad a la que servimos no dejan otra opción que resulte digna para los neurocirujanos españoles que intentarlo.
Índice del Programa:
1) Definición de la especialidad de Neurocirugía y su campo de acción.
2) Objetivos del Programa
3) Itinerario formativo del residente
4) Proceso de elaboración del Programa
5) La instrucción del residente (aprendizaje basado en la práctica)
6) Mapas de competencias y rotaciones
7) La evaluación del residente
8) Evaluación del staff docente (tutor incluido) y del funcionamiento del programa por parte del residente
9) La supervisión del residente y la administración de feed back sobre sus actuaciones
10) ANEXOS 1-4
DEFINICIÓN de la ESPECIALIDAD de NEUROCIRUGÍA
OBJETIVOS DEL PROGRAMA
a) Definir las competencias que debe adquirir el residente a lo largo del periodo formativo que le habiliten para obtener el título de especialista en Neurocirugía
b) Establecer un sistema de evaluación de la competencia y un sistema de control y mejora del funcionamiento del propio Programa
3) ITINERARIO FORMATIVO .- La duración del periodo formativo es de seis años
.- Durante los dos primeros años el residente realizará rotaciones por servicios de Cirugía (General, Vascular, ORL-Maxilofacial, u otras; 6 meses), UCI (3 meses), Anestesia-Reanimación postquirúrgica (1 mes), Neuropatología (2 meses), NeurologíaNeurofisiología (3 meses), Neuroradiología (3 meses), y Neurocirugía (6 meses).
.- Durante los cuatro años siguientes permanecerá la mayor parte del tiempo en el servicio de Neurocirugía, si bien realizará dos rotaciones de 3 meses cada una; una por una sección de neurocirugía pediátrica, y otra por un servicio nacional o extranjero.
4) ELABORACIÓN DEL PROGRAMA y MAPAS DE COMPETENCIAS
a) Generación y circulación del proyecto de programa. Un grupo de expertos pertenecientes a la Comisión Nacional y a la SENEC elabora un borrador de programa que después se circula a los miembros de la sociedad científica (resientes incluidos) para su valoración y mejora, y finalmente se remite a las autoridades ministeriales competentes que lo han solicitado. Tras su aprobación definitiva se transferirá a la Comisión de Docencia del Postgrado del hospital en el que se forma el residente.
b) Bases para la instrucción y evaluación del residente. La estructura del programa está basada en el nuevo paradigma de la enseñanza basada en competencias, entendidas éstas como actividades observables y por tanto, susceptibles de medición. Así, la evaluación del nivel de competencia del residente es la base de la aplicación y buen funcionamiento del programa.
c) Mapas de competencias utilizados.- El mapa general incluye competencias genéricas y específicas referidas a los seis dominios competenciales, o competencias nucleares, establecidos por la ACGME que se reflejan a continuación:
Conocimiento médico: Incluye el conocimiento ya establecido y el de nueva aparición en ciencias biomédicas, clínicas, epidemiológicas, sociales y de conducta para su aplicación al cuidado del paciente
Cuidado del paciente: Cuidado compasivo, apropiado y efectivo para proporcionar tratamiento y abordar los problemas de salud a nivel individual y comunitario y la promoción de la salud
Comunicación y relaciones interpersonales: Intercambio eficaz de la información con el paciente, sus familiares, otros profesionales sanitarios y en el trabajo en equipo
Profesionalismo: Compromiso de asumir las responsabilidades profesionales, adherirse a los principio éticos, y mostrar sensibilidad para manejar diferentes poblaciones de pacientes (etnias y culturas) Aprendizaje basado en la práctica clínica y mejora: Investigación y evaluación del cuidado que se proporciona al paciente basadas en la valoración y asimilación continuadas de la evidencia científica y mejora, tanto del aprendizaje como del cuidado del paciente
Práctica-aprendizaje basada en sistemas: Acciones que demuestren conciencia de, y respuesta al marco global del sistema de salud y habilidad para utilizar los recursos del mismo de una manera óptima
Estas competencias nucleares que guían el proceso de instrucción y evaluación en el nuevo programa no son medibles por sí mismas y su alcance se comprueba tras evaluar en diferentes estadios y múltiples ocasiones a lo largo del periodo formativo las numerosas subcompetencias que las componen, las cuales sí son mensurables y en general no privativas de un solo dominio o competencia nuclear; además, y como ya se ha dicho, estas mediciones han de combinarse con juicios holísticos del nivel de competencia emitidos por los supervisores docentes. Las competencias en técnica quirúrgica (habilidad técnica) no se definen por separado y se incluyen en el dominio del Cuidado del Paciente.
El Conocimiento médico y el Cuidado del Paciente siguen siendo el foco principal de la instrucción en las residencias de cirugía, y dado que su adquisición es la más fragmentada a lo largo del periodo formativo, este programa incluye un mapa adicional de subcompetencias en estos dos dominios que ha sido adaptado del propuesto por el Comité conjunto de Docencia de las dos sociedades neuroquirúrgicas norteamericanas de neurocirujanos (AANS y CNS); en el ANEXO 1 de este programa las subcompetencias mencionadas van referidas a tres niveles de desempeño o pericia del residente - básico, medio y elevado - en los dos apartados de ciencias básicas y formación propiamente neuroquirúrgica.
Los listados presentados deben considerarse como documentos de “máximos a alcanzar” por el residente.
Tradicionalmente los residentes adquieren las competencias de Comunicación durante la interacción con el paciente y sus familiares y con el resto de los profesionales sanitarios, y las encuadradas en Profesionalismo a partir de la instrucción y el “role modeling” de sus preceptores en una amplia variedad de situaciones clínicas; sin embargo, su adquisición está cada vez más comprometida por los cambios recientes en la práctica clínica que tienden a hacer menos frecuente y más variable la relación o contacto entre los miembros del staff y los residentes (interacción preceptor-residente).
De ahí la necesidad de contemplar estas dos competencias mayores de manera específica identificando sus componentes y creando métodos innovadores para perseguir y medir su adquisición. A continuación se aporta un listado de las subcompetencias de Profesionalismo, que, al igual que las de Comunicación, se adquieren sin solución de continuidad desde el inicio del pregrado hasta la finalización de la residencia:
.- Asumir el compromiso de proporcionar tratamiento compasivo a los pacientes respetando su dignidad, privacidad y derechos, independientemente del pronóstico de su enfermedad, edad, sexo, raza, orientación sexual, religión, marco cultural y creencias acerca de la salud, estatus socioeconómico, ciudadanía y capacidad para pagar la atención médica
.- Conocimiento de las bases éticas que gobiernan la relación médico-paciente
.- Comprensión de los principios éticos que subyacen a las decisiones médicas, en particular las relacionadas con el principio y el final de la vida, la genética y las tecnologías de biología molecular
.- Mostrar una conducta profesional en el trabajo diario modélica para la sociedad, incluyendo demostraciones consistentes de honestidad, integridad y fiabilidad en todas las interacciones con el paciente, sus familiares, los colegas y otros trabajadores sanitarios.
.- Respeto en todas las interacciones clínicas de la privacidad, confidencialidad, dignidad,creencias, derechos, familia y valores culturales y religiosos del paciente, incluso cuando las creencias y valores chocan con los de uno mismo
.- Tomar conciencia de las amenazas para el profesionalismo médico planteadas por los conflictos de intereses inherentes a diversos acuerdos financieros y organizativos en la práctica de la medicina
.- Tomar conciencia de la propia vulnerabilidad al estrés y de la influencia de este sobre la capacidad para tratar al paciente
.- Comprometerse a poner siempre los intereses del paciente por encima de los propios
.- Habilidad para identificar y manejar adecuadamente las conductas irregulares, no éticas o ilegales de los miembros del equipo, y entender cuando y cómo deben ser reportadas dichas desviaciones de conducta
.- Habilidad para reconocer el deterioro de la conducta profesional de uno mismo y los colegas.
.- Capacidad para reconocer las reacciones personales ante el paciente y manejarlas en su beneficio
.- Habilidad para demostrar conocimiento y conducta acordes con el más alto estándar en investigación y práctica clínica incluyendo compasión, humanismo, y acciones éticamente apropiadas en todas las ocasiones
.- Habilidad para reconocer y analizar las necesidades personales (cuidado de la propia salud, aprendizaje, etc) y diseñar un plan para el desarrollo personal El Aprendizaje basado en la práctica y la Práctica basada en sistemas son competencias nucleares relativamente nuevas; sin embargo, muchos aspectos o subcompetencias de estos dos dominios se contemplan (y por tanto se pueden adquirir) de manera rutinaria en las actividades docentes y de la práctica clínicoquirúrgica diaria y en las sesiones de morbimortalidad, “journal club” y otras.
La ACGME ha emprendido una serie de iniciativas y esfuerzos programáticos para integrar por completo estas dos competencias nucleares hasta que adquieran la misma relevancia que las otras cuatro y para completar una batería de pruebas que permitan evaluarlas de manera consistente.
5) LA INSTRUCCIÓN DEL RESIDENTE
A su llegada a los servicios, y más en particular al Servicio de Neurocirugía, el residente será informado acerca de los métodos de instrucción y evaluación de su actividad clínica y de aprendizaje, y se le facilitará una guía de funcionamiento de la Unidad que contenga instrucciones escritas sobre aspectos tales como: horario laboral, régimen de guardias médicas, normas de admisión de pacientes y funcionamiento del área de hospitalización, quirófanos, departamentos de reanimación y urgencias, sistema de información a los pacientes y familiares, modelos de historia clínica, descripciones de evolución y operatorias, informes de alta, y sistemática de asistencia a sesiones y reuniones científicas.
Este programa utiliza un modelo de aprendizaje basado en la práctica clínica (trabajo individual, pero sobre todo en equipo) y en el autoaprendizaje tutorizado con adquisición progresiva de responsabilidad en las tareas asistenciales y los procedimientos quirúrgicos (“self-directed learning”). La base de la instrucción teórica y práctica del residente es el estudio personal (autoaprendizaje tomado como una competencia más a adquirir y aplicar de por vida –“long-life learning”-), y la práctica clínica continua (“work-based learning”) en interacción con los colegas y el resto del personal sanitario.
Los objetivos generales de formación incluyen:
1) Una formación clínica-quirúrgica básica, que se obtiene participando en las actividades llevadas a cabo en los distintos departamentos, servicios, y unidades multidisciplinarias, que incluyen la asistencia a sesiones interdepartamentales y otros recursos formativos estrechamente relacionados con la Neurocirugía.
2) Una formación clínico-quirúrgica especializada basada fundamentalmente en rotaciones o módulos por las diferentes áreas del Servicio de Neurocirugía, e idealmente también por el laboratorio de habilidades quirúrgicas (neuroanatomía y/o experimental).
3) Formación en investigación que es imprescindible en la práctica médica actual, ya que sólo la activa implicación del especialista en la adquisición de nuevos conocimientos cotejados y evaluados con el método científico, asegurará una asistencia de calidad y el progreso de la propia especialidad.
4) Formación en bioética, gestión clínica, archivo y distribución de imágenes y aspectos básicos de formación médico-legal.
5) Formación en gestión sanitaria (realización de un proyecto específico sobre sistemas de salud a lo largo de la residencia)
Los métodos genéricos de instrucción incluyen:
1) Lecturas personales (textos, guías, protocolos, PubMed y otros buscadores, videos, otros recursos)
2) Práctica Clínica en el marco del propio servicio (en diferentes contextos clínicos, incluido el quirófano) y la actividad reglada de equipos multidisciplinarios relacionados con la especialidad
3) Participación en sesiones clínicas de diferentes tipos y ámbitos; incluye tanto las relativas a la presentación de casos por el personal de plantilla y por los residentes, como las sesiones neurorradiológicas, clínico-patológicas, de morbi-mortalidad, “Journal club”, y de planificación de la investigación.
4) Instrucción para la preparación de revisiones sistemáticas, posters y presentaciones orales en sesiones, cursos y congresos
5) Instrucción para la preparación de publicaciones personales o de grupo en diferentes ámbitos
6) Instrucción para la preparación de un Trabajo de investigación clínica o básica que pueda ser objeto de la tesis doctoral
7) Instrucción para la participación en ensayos clínicos
8) Instrucción en el laboratorio de habilidades quirúrgicas (neuroanatomía quirúrgica)
9) Asistencia a Cursos impartidos en diferentes ámbitos, como los organizados por la SENEC, que podrían ampliarse a otros contenidos (incluido uno de estadística para la investigación).
La SENEC, a través del Comité de Programa o una de las vocalías existentes, podría desarrollar diversas opciones de instrucción adicionales como son las propuestas por el American College of Surgeons, entre las que están:
1) Un Curriculum comprehensivo de Cirugía (en nuestro caso sería de Neurocirugía) con módulos básicos cada uno de los cuales integraría: objetivos de aprendizaje, lecturas recomendadas, descripciones del procedimiento, información de los errores más comunes cometidos a abordarlo y su prevención-corrección, videos con realización del procedimiento por un experto, e información para el manejo del modulo;
2) Otro curriculum enfocado sobre las competencias en las bases de la cirugía con módulos presentados y resueltos de manera interactiva por internet, tales como el Manejo de las heridas, Balance hidroelectrolítico, Soporte nutricional, Manejo respiratorio, Control del dolor, Evaluación preoperatoria, etc, Cada módulo incluye un número de escenarios de casos de 12 minutos de duración, y el residente es requerido para reconocer los síntomas y signos de varias patologías quirúrgicas, solicitar pruebas de laboratorio, imagen y otras, evaluar los datos, e iniciar las acciones apropiadas; además, cada módulo lleva un feedback que contempla las respuestas correctas e incorrectas junto con materiales de referencia para estudio adicional; 3) Adaptar los videos de esta institución (y otras) relacionados con la educación sobre las seis competencias mayores de la ACGME entre los que podrían figurar los siguientes: “Descubriendo los errores quirúrgicos: Viñetas para discusión”; “Comunicación con los pacientes acerca de los errores en cirugía y el resultado adverso”; “Profesionalismo en cirugía; retos y opciones”; “Revisiones en cirugía basadas en la evidencia”; “Los residentes como docentes y líderes”; 3) Crear cursos de instrucción en manejo de la práctica y la financiación del cuidado médico tales como “Manejo en la práctica para residentes y cirujanos jóvenes”; 4) Un curso de apoyo al programa y a los responsables de su desarrollo, “Formación de habilidades técnicas en Cirugía:
Un recurso basado en la web”, que proporciona información sobre los métodos actuales de educación en el postgrado considerando tanto la enseñanza, como el aprendizaje y la evaluación.
Esta iniciativas habrán de ser asumidas por las sociedades científicas de cada especialidad quirúrgica al no disponer nuestro país de agencias como la ACGME o similares operativas a nivel nacional, pero como se apunta en otro apartado del programa, dependen en gran manera de la dedicación activa de los propios residentes en la búsqueda de los módulos y programas disponibles y la creación de otros nuevos en nuestro medio. El residente ha de percibir que la realización de este trabajo, encaminado a mejorar la competencia de sus colegas, tiene por sí mismo un altísimo valor formativo para quienes lo realizan.
Instrucción específica en metodología de la investigación, bioética, gestión clínica y práctica docente. Es recomendable que la formación incluida en este apartado se organice a nivel de Comisión de Docencia local conjuntamente con residentes de otras especialidades, pero cuando ello no sea posible se organizará a través de cursos o sesiones específicas dirigidas desde la SENEC.
Instrucción en Investigación.
a) Durante su formación el residente de Neurocirugía debe iniciarse en el conocimiento de la metodología de la investigación que utilizará para la interpretación y preparación de publicaciones y para el diseño y ejecución de uno o más trabajos de investigación, sean de tipo observacional o experimental, uno de los cuales dará pie a la presentación de su tesis doctoral. El residente debe adquirir los conocimientos y habilidades que le permitan evaluar críticamente la literatura científica relativa a las ciencias de la salud, generar y verificar hipótesis, diseñar diferentes tipos de estudios (revisiones sistemáticas, entre otros), realizar la recogida de datos y el análisis estadístico, y preparar la elaboración de la discusión y conclusiones que sabrá presentar en forma de comunicación y/o publicación. En todo caso, el residente deberá asistir obligatoriamente a alguno de los Cursos que se imparten sobre Epidemiología y Estadística.
Instrucción en Bioética, que contempla:
a) Aspectos de la Relación médico-paciente: ─ Humanismo y Medicina ─ Consentimiento informado. ─ Consentimiento del menor y del paciente incapacitado. ─ Confidencialidad y secreto profesional. ─ Veracidad.
b) Aspectos institucionales: ─ Ética y deontología. ─ Comités deontológicos.
─ Comités éticos de investigación clínica. Instrucción en Gestión Clínica que contempla: a) Aspectos generales: ─ Cartera de servicios ─ Competencias del especialista en Neurocirugía. ─ Funciones del puesto asistencial. ─ Organización funcional de un servicio de Neurocirugía. ─ Equipamiento básico y recursos humanos. ─ Indicadores de actividad. ─ Recomendaciones nacionales e internacionales de práctica clínica b) Gestión de la actividad asistencial: ─ Medida de la producción de servicios y procesos ─ Sistemas de clasificación de pacientes. ─ Niveles de complejidad de los tratamientos neuroquirúrgicos. ─ Proyección clínica. c) Calidad: ─ El concepto de calidad en el ámbito de la salud. ─ Calidad asistencial: control y mejora. Importancia de la coordinación ─ Indicadores, criterios y estándares de calidad. ─ Evaluación externa de los procesos en Neurocirugía. ─ Guías de práctica clínica. ─ Programas de garantía y control de calidad.
─ Evaluación económica de tecnologías sanitarias. Análisis coste/beneficio, coste/efectividad y coste/utilidad
─ La buena comunicación con el paciente como elemento de calidad de la asistencia. Instrucción como Docente, que contempla: ─ Conocer los nuevos paradigmas docentes de la enseñanza del adulto y los movimientos competencial y de autenticidad en el aprendizaje clínico ─ Conocer los instrumentos y técnicas de evaluación clínica objetiva estructurada (miniCEX, Discusión basada en caso, Observación directa de procedimiento práctico, PAMEs, evaluación 360º, o la utilidad y tipos del portafolio docente) ─ Colaborar en el entrenamiento clínico y la evaluación de estudiantes (si los tuviera a su cargo) y los residentes del servicio Responsables de la Instrucción. La instrucción del residente implica a todos los miembros del servicio, incluido naturalmente el tutor, que actuará como coordinador del proceso y asumirá las siguientes tareas en este apartado: .- Monitorizar la adherencia del residente y del staff a todos los recursos de instrucción incluidos en el Programa. .- Organizar con la ayuda del residente de 6º año las sesiones clínicas .- Supervisar las iniciativas y el desarrollo de trabajos clínicos y de investigación y la
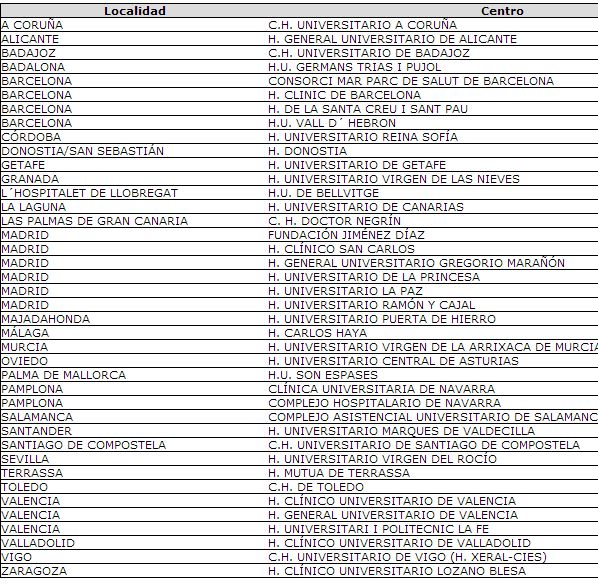
Plazas ofertadas en el año 2013
Programa Vigente
La formación sanitaria especializada en neurocirugía, la regula en España el Ministerio de Sanidad, Política Social e Igualdad.http://www.msps.es/
5825 ORDEN SCO/847/2008, de 14 de marzo, por la que se aprueba y publica el programa formativo de la especialidad de Neurocirugía.
El artículo 21 de la Ley 44/2003, de 21 de noviembre, de ordenación de las profesiones sanitarias, establece el procedimiento para aprobar los programas formativos de las especialidades sanitarias en ciencias de la salud, previendo su publicación en el Boletín Oficial del Estado para general conocimiento.
La Comisión Nacional de la Especialidad de Neurocirugía ha elaborado el programa formativo de dicha especialidad
http://www.msps.es/profesionales/formacion/docs/programaNeurocirugia.pdf
que ha sido verificado por el Consejo Nacional de Especialidades Médicas, órgano asesor en materia de formación sanitaria especializada al que, de conformidad con lo previsto en la disposición transitoria sexta de la Ley 44/2003, de 21 de noviembre, antes citada, le ha correspondido ejercer las competencias del Consejo Nacional de Especialidades en Ciencias de la Salud hasta la definitiva constitución del mismo.
http://www.msc.es/profesionales/formacion/consejoEspecialidades.htm
Asimismo, dicho programa formativo ha sido estudiado, analizado e informado por la Comisión de Recursos Humanos del Sistema Nacional de Salud de la que forman parte, entre otros, los consejeros de sanidad de las diversas comunidades autónomas y el Director General de Universidades del Ministerio de Educación y Ciencia.
En su virtud, de conformidad con lo previsto en el artículo 21 de la Ley 44/2003, de 21 de noviembre, previos informes favorables de la Comisión de Recursos Humanos del Sistema Nacional de Salud y del Ministerio de Educación y Ciencia, dispongo:
Primero.–Aprobar el programa formativo de la Especialidad de Neurocirugía, cuyo contenido se publica como anexo a esta Orden.
Segundo.–Dicho programa formativo será de aplicación a los residentes de la Especialidad de Neurocirugía que obtengan plaza en formación en Unidades Docentes de dicha especialidad, a partir de la Orden del Ministerio de Sanidad y Consumo por la que se aprueba la convocatoria nacional de pruebas selectivas 2007 para el acceso en el año 2008 a plazas de formación sanitaria especializada. Disposición transitoria única.
A los residentes que hubieran iniciado su formación en la Especialidad de Neurocirugía por haber obtenido plaza en formación en convocatorias anteriores a la que se cita en el apartado segundo de esta Orden, les será de aplicación el programa anterior de dicha especialidad, aprobado por Resolución de 25 de abril de 1996, de la Secretaria de Estado de Universidades e Investigación del Ministerio de Educación y Ciencia.
No obstante lo anterior, el tutor del residente con el conocimiento de la Comisión de Docencia y la previa aceptación del residente, podrá adaptar los planes individuales de formación al nuevo programa formativo en la medida en que dicha adaptación sea compatible con la organización general de la unidad en la que se esta formando y con la situación específica de cada residente.
Disposición final única.
Esta Orden entrará en vigor el día siguiente al de su publicación en el «Boletín Oficial del Estado».
Madrid, 14 de marzo de 2008.–El Ministro de Sanidad y Consumo,
Bernat Soria Escoms.
ANEXO
Programa Oficial de la Especialidad de Neurocirugía
1. Denominación oficial de la especialidad y requisitos de titulación.
Neurocirugía:
Duración: 5 años.
Estudios previos: Licenciado/Graduado en Medicina.
2. Definición de la especialidad y sus competencias.
3. Objetivos y características generales del programa.
3.1 Objetivos:
El objetivo final del presente programa es conseguir especialistas competentes y bien preparados que sean capaces de ser reconocidos como tales, siendo autosuficientes y estando capacitados para el ejercicio profesional actualizado de la especialidad. Por tanto el especialista en Neurocirugía debe ser capaz de sentar las indicaciones de los distintos procedimientos diagnósticos, terapéuticos y quirúrgicos de las diferentes áreas de la especialidad.
El programa formativo debe capacitar al especialista sentando las bases para que pueda incorporar a la práctica diaria de su profesión los avances que se produzcan en su especialidad y en otras áreas de conocimiento de interés para mejorar la atención a los ciudadanos.
Por ello, este programa formativo debe cumplir los siguientes objetivos:
3.1.1 Facilitar una formación clínica básica, mediante el conocimiento de las actividades que se llevan a cabo en los distintos departamentos, unidades y servicios, maniobras de resucitación cardiopulmonar, manejo de vías, asistencia a sesiones interdepartamentales y otros aspectos estrechamente relacionados con la Neurocirugía.
3.1.2 Facilitar formación médico-quirúrgica basada fundamentalmente en rotaciones o módulos por las diferentes áreas del Servicio de Neurocirugía.
3.1.3 Facilitar formación en investigación. Imprescindible en la práctica médica actual, ya que sólo la activa implicación del especialista en la adquisición de nuevos conocimientos cotejados y evaluados con el método científico, asegurará una asistencia de calidad.
3.1.4 Facilitar formación en bioética.
3.1.5 Facilitar formación básica en gestión clínica, archivo y distribución de imágenes, etc.
3.1.6 Facilitar aspectos básicos de formación médico-legal.
3.2 Características generales del programa:
3.2.1 Sistema formativo:
El sistema formativo es el de residencia que se basa en el autoaprendizaje tutorizado con adquisición progresiva de responsabilidad en las tareas asistenciales, implicando por tanto que el residente adquiera un número cada vez mayor de conocimientos y responsabilidades en las actividades propias de la Neurocirugía según avanza en su programa formativo.
3.2.2 Plan formativo:
El proceso de la toma de responsabilidades crecientes en el cuidado del paciente, así como del desarrollo de la experiencia clínica y del conocimiento y habilidades quirúrgicas deben ser estrechamente guiados y apoyados en un plan formativo individual bien organizado a lo largo de todo el período formativo. El tutor que es una figura clave en la impartición del programa del programa deberá asumir, en coordinación con la Comisión de Docencia donde se ubique la unidad docente la responsabilidad del cumplimiento y la aplicación del programa, lo que incluye:
a) La preparación y actualización de guías escritas sobre los cuidados que el residente debe proporcionar a los pacientes y la comprobación de la adecuada realización de todos los documentos clínicos relativos a la docencia.
b) El diseño de sesiones clínicas y otras actividades científicas (sesiones, conferencias, asistencia a cursos, congresos etc.).
c) La preparación y coordinación del plan de rotaciones.
d) La evaluación formativa del progreso de aprendizaje del residente y la evaluación anual y final del mismo en los términos previstos por la legislación vigente.
e) La verificación del grado de seguimiento del programa junto con los residentes y también por parte de la plantilla docente.
f) La supervisión y promoción de las actividades interdisciplinarias del equipo neuroquirúrgico.
g) La preparación de informes para la Comisión de Docencia y la Comisión Nacional de la Especialidad si fuesen requeridos.
A su llegada al Servicio de Neurocirugía al residente se le facilitará una guía de funcionamiento de la Unidad Docente que contenga instrucciones escritas sobre aspectos tales como: horario laboral, régimen de guardias médicas, normas de admisión de pacientes y funcionamiento del área de hospitalización, quirófanos, departamentos de reanimación y urgencias, sistema de información a los pacientes y familiares, modelos de historia clínica, de descripciones de evolución y operatorias, informes de alta, y sistemática de asistencia a sesiones y reuniones científicas.
3.2.3 Estructura general:
El programa formativo se estructura en dos partes:
Una primera parte, cuya duración será de un año, de iniciación a la Neurocirugía y de conocimientos comunes con otras especialidades en Ciencias de la Salud, incluidos los relativos a metodología de la investigación, bioética, gestión clínica y formación en protección radiológica, en los términos que se especifican en el apartado 4 de este programa.
Una segunda parte específica, cuya duración será de cuatro años, basada en la realización de rotaciones por las diferentes áreas que integran la Neurocirugía, todo ello en los términos que se citan en los apartados 5, 6 y 8 de este programa.
4. Parte formativa común y de iniciación en la neurocirugía (primer año de residencia)
4.1 Características generales y objetivos.
Abarcará el primer año de la residencia en el que los residentes adquirirán conocimientos iniciales de Neurocirugía y habilidades básicas que son importantes para sus siguientes años de formación aunque también reciba formación posterior en esos aspectos a lo largo de todo su período de residencia. Esta formación, que en la mayoría de sus aspectos es común a otras especialidades en Ciencias de la Salud, deberá impartirse con un programa específico coordinado en la Comisión de Docencia. En dicho programa se establecerán las sesiones teóricas y prácticas que se consideren necesarias de acuerdo con las características de cada hospital y con el tutor.
Los objetivos de conocimiento y habilidad en este período serán:
Formación básica en Neurocirugía y funcionamiento del Servicio.
Formación en ciencias básicas.
Formación en protección radiológica
Formación en medicina de primeros auxilios.
Formación en bioética y en comunicación personal.
Formación médico-legal.
Iniciación a la gestión clínica.
Al finalizar este período de tiempo, el residente deberá:
a) Disponer de una buena preparación básica que le permita relacionarse de manera científica, óptima y estrecha con los profesionales de otras especialidades.
b) Estar familiarizado con los principios y medidas de seguridad en protección radiológica.
c) Conocer los principios generales del tratamiento quirúrgico y adquirir habilidades en el manejo de las posibles reacciones a los fármacos y de las complicaciones más frecuentes.
d) Ser competente en maniobras terapéuticas de soporte vital básico, resucitación cardiopulmonar y manejo de los cuidados intensivos.
e) Repasar los conceptos de anatomía especialmente relacionados con la «anatomía radiológica» que incluye las imágenes obtenidas con rayos X, ultrasonidos y resonancia magnética.
f) Estar familiarizado con los conceptos y terminología de la Neurocirugía.
g) Comprender las responsabilidades del Neurocirujano con los pacientes, incluyendo la necesidad de proporcionarles información.
h) Conocer y acatar las normas sobre confidencialidad y protección de datos en la práctica clínica.
i) Empezar a adquirir una buena capacidad de comunicarse con otros especialistas.
j) Comenzar a adquirir habilidades en la redacción de informes neuropatológicos y otros informes básicos, así como habilidades de comunicación con los pacientes y con otros profesionales.
k) Conocer la importancia de la gestión clínica y el aprovechamiento más efectivo de los recursos disponibles.
l) Conocer el funcionamiento cotidiano del Servicio de Neurocirugía.
4.2 Iniciación a la neurocirugía y adquisición de conocimientos comunes con otras especialidades en ciencias de la salud (rotaciones). El residente permanecerá los dos primeros meses del primer año en el propio Servicio de Neurocirugía en el que realizará la mayor parte de su formación. Así, tomará contacto inmediato y directo con la estructura física del correspondiente Servicio (área de hospitalización, quirófanos, policlínica, área de urgencias y servicios relacionados, como radiodiagnóstico y otros), con el personal facultativo y auxiliar de la misma, en especial con los residentes, conocerá la dinámica de trabajo, incluido el servicio de guardia, y las actividades científicas y docentes que se llevan a cabo. En este período inicial será informado sobre el material didáctico que debe manejar.
La adquisición de conocimientos comunes con otras especialidades se llevará a cabo a través de períodos rotacionales de 2 meses por las siguientes especialidades:
4.2.1 Rotación por Neurología:
Duración: Dos meses.
Objetivos:
Realizar una historia clínica y exploración neurológica completas.
Manejo global del enfermo neurológico.
Conocer la técnica de la punción lumbar.
Conocer las diferentes pruebas neurofisiológicas (EEG, EMG, etc.).
4.2.2 Rotación por Cuidados Intensivos:
Duración: Dos meses.
Objetivos:
Realizar la valoración inicial de politraumatizados y enfermos comatosos.
Conocer la técnica de reanimación cardiopulmonar (RCP) avanzada.
Realizar la intubación orotraqueal reglada y de urgencia.
Canalizar vías venosas centrales y arteriales.
Manejar los respiradores.
Interpretar la multimonitorización en el paciente neurocrítico.
4.2.3 Rotación por Anatomía Patológica:
Duración: dos meses.
Objetivos: Conocer las técnicas y procesos básicos del diagnóstico neuropatológico. Conocer la anatomía macroscópica y microscópica del SNC y sus cubiertas.
Realizar el diagnóstico neuropatológico de los tumores, infecciones, malformaciones vasculares, enfermedades desmielinizantes y patología degenerativa del SNC.
4.2.4 Rotación por Neurorradiología:
Duración: Dos meses.
Objetivos: Conocer la anatomía normal del SNC en imágenes de Tomografía Computerizada (TC), Resonancia Magnética (RM).
Conocer los principios físicos de la RM y las secuencias más usadas en el estudio del paciente neuroquirúrgico.
Valorar la patología traumática, tumoral, vascular y malformativa del SNC en la TC y RM.
Conocer la distribución normal de la vascularización cerebral y medular en la arteriografía y las imágenes angiográficas de las patologías vasculares (MAV, aneurismas) y tumorales del SNC.
Asistir a diferentes procedimientos de neurorradiología vascular intervencionista.
4.2.5 Formación obligatoria en Protección Radiológica.
Los contenidos formativos en esta materia se ajustan a lo previsto en la Guía Europea «Protección Radiológica 116» relativa a las directrices de educación y formación sobre protección radiológica en exposiciones médicas.
Contenido de la formación:
a) Estructura atómica, producción e interacción de la radiación.
b) Estructura nuclear y radiactividad.
c) Magnitudes y unidades radiológicas
d) Características físicas de los equipos de Rayos X o fuentes radiactivas.
e) Fundamentos de la detección de la radiación
f) Fundamentos de la radiobiología. Efectos biológicos de la radiación.
g) Protección radiológica. Principios generales.
h) Control de calidad y garantía de calidad.
i) Legislación nacional y normativa europea aplicable al uso de las radiaciones ionizantes.
j) Protección radiológica operacional.
k) Aspectos de protección radiológica específicos de los pacientes.
l) Aspectos de protección radiológica específicos de los trabajadores expuestos.
La enseñanza de los epígrafes anteriores se enfocará teniendo en cuenta los riesgos reales de la exposición a las radiaciones ionizantes y sus efectos biológicos y clínicos.
Duración de la formación:
Los contenidos formativos de las anteriores letras a), b), c), d), e), f), g), h), i), se impartirán durante el primer año de especialización. Su duración será, entre seis y diez horas, fraccionables en módulos, que se impartirán según el plan formativo que se determine.
Los contenidos formativos de las letras j), k) y l): se impartirán progresivamente en cada uno de los sucesivos años de formación y su duración será entre dos y cuatro horas, en cada año formativo, destacando los aspectos prácticos.
Lugar de realización:
Los contenidos formativos de las letras a), b), c), d), e), f) g), h), i), se impartirán por lo integrantes de un Servicio de Radiofísica Hospitalaria/ Protección Radiológica/ Física Médica.
Los contenidos formativos de las letras j), k) y l): se impartirán en una Institución Sanitaria con Servicio de Radiofísica Hospitalaria/Protección Radiológica/Física Médica, en coordinación con las unidades asistenciales de dicha institución específicamente relacionadas con las radiaciones ionizantes.
Efectos de la formación: La formación en Protección Radiológica en el periodo de Residencia antes referida, se adecua a lo requerido en la legislación aplicable durante la formación de especialistas en ciencias de la salud, sin que en ningún caso, dicha formación implique la adquisición del segundo nivel adicional en Protección Radiológica, al que se refiere el artículo 6.2 del Real Decreto 1976/1999, de 23 de diciembre, por el que se establecen los criterios de calidad en radiodiagnóstico, para procedimientos intervencionistas guiados por fluoroscopia.
Organización de la formación:
Cuando así lo aconseje el número de residentes, especialidades y Servicios de Radiofísica/Protección Radiológica/Física Médica implicados, los órganos competentes en materia de formación sanitaria especializada de las diversas Comunidades Autónomas podrán adoptar, en conexión con las Comisiones de Docencia afectadas, las medidas necesarias para coordinar su realización con vistas al aprovechamiento racional de los recursos formativos. La formación en protección radiológica también podrá realizarse durante la etapa de formación específica cuando así lo aconsejen las características y criterios organizativos aplicables a la correspondiente unidad docente.
4.3 Formación en metodología de la investigación, bioética y gestión clínica. Es recomendable que la formación incluida en este apartado se organice a nivel de comisión de docencia conjuntamente con residentes de otras especialidades. Cuando esto no sea posible se organizará a través de cursos o sesiones específicas.
4.3.1 Metodología de la Investigación:
Durante su formación el residente de Neurocirugía debe iniciarse en el conocimiento de la metodología de la investigación. El especialista en Neurocirugía debe adquirir los conocimientos necesarios para realizar un estudio de investigación, ya sea de tipo observacional o experimental. También debe saber evaluar críticamente la literatura científica relativa a las ciencias de la salud, siendo capaz de diseñar un estudio, realizar la labor de campo, la recogida de sus datos, el análisis estadístico, así como su discusión y elaboración de conclusiones que debe saber presentar como comunicación o publicación.
La formación del especialista en Neurocirugía como futuro investigador ha de irse realizando a medida que avanza su maduración durante los años de especialización sin menoscabo de que pueda realizar una formación adicional al finalizar su período de residencia para capacitarse en un área concreta de investigación.
4.3.2 Bioética: a) Relación médico-paciente:
Humanismo y Medicina.
Consentimiento informado.
Consentimiento del menor y del paciente incapacitado.
Confidencialidad y secreto profesional.
Veracidad.
b) Aspectos institucionales:
Ética y deontología.
Comités deontológicos.
Comités éticos de investigación clínica.
4.3.3 Gestión Clínica:
a) Aspectos generales:
Cartera de servicios.
Competencias del especialista en Neurocirugía.
Funciones del puesto asistencial.
Organización funcional de un servicio de Neurocirugía.
Equipamiento básico y recursos humanos.
Indicadores de actividad.
Recomendaciones nacionales e internacionales.
b) Gestión de la actividad asistencial:
Medida de la producción de servicios y procesos.
Sistemas de clasificación de pacientes.
Niveles de complejidad de los tratamientos neuroquirúrgicos.
Proyección clínica.
c) Calidad: El concepto de calidad en el ámbito de la salud.
Importancia de la coordinación.
Calidad asistencial: control y mejora.
Indicadores, criterios y estándares de calidad.
Evaluación externa de los procesos en Neurocirugía.
Guías de práctica clínica.
Programas de garantía y control de calidad.
Evaluación económica de tecnologías sanitarias. Análisis coste/ beneficio, coste/efectividad y coste/utilidad.
La comunicación con el paciente como elemento de calidad de la asistencia.
4.4 Guardias.
Durante la primera parte del período formativo el residente realizará guardias en el Servicio de Neurocirugía, en los Servicios de rotación en términos análogos a los de los residentes que se estén formando en dichos servicios y en el servicio de urgencias. Las guardias tienen carácter formativo y se aconseja realizar entre cuatro y seis mensuales.
5. Parte formativa específica.
5.1 Características generales:
Esta parte incluye los conocimientos y habilidades que debe tener un especialista en Neurocirugía para ser competente en las distintas áreas de la especialidad que se contienen en el apartado 6 de este programa.
La parte específica se impartirá durante el segundo, tercero, cuarto y quinto años de los cinco que integran el período formativo, según la siguiente distribución por año de residencia:
a) Segundo año de residencia:
Durante el segundo año el residente deberá aprender a realizar la mayoría de las variantes de craniotomía y laminectomía para el tratamiento de los tumores y lesiones traumáticas, así como practicar derivaciones de LCR. La actividad de estudio teórico debe incluir los textos de neurocirugía generales y dos o tres de las principales revistas de neurocirugía. Ya desde el inicio aplicará en su rutina de estudio y presentaciones en sesiones clínicas y bibliográficas la metodología de la medicina basada en la evidencia, adiestrándose en el manejo de los sistemas de búsqueda bibliográfica.
b) Tercer y cuarto años de residencia:
Durante el tercero y cuarto años, el residente deberá acceder a la intervención sobre tumores de mediano grado de complejidad técnica, incluidos algunos tumores de fosa posterior, y otros procesos patológicos de complejidad equivalente en grado, comprendiendo también el campo dela neurocirugía pediátrica. Su implicación en las sesiones será mayor y más frecuente e importante, asumiendo iniciativas de propuestas de revisión de la literatura, estudios de series de casos y asistencia a cursos y reuniones científicas, en las que presentará algunas comunicaciones. Igualmente deberá llevar a cabo publicaciones relacionadas con casos clínicos y con series de casos. Participará de manera progresiva en la enseñanza y orientación de los residentes de años anteriores, a quienes ayudará en algunas tareas quirúrgicas. Se iniciará el entrenamiento para realizar alguna actividad investigadora.
c) Quinto año de residencia:
En el quinto año el residente deberá acceder a patologías mayores como tumores de complejidad técnica moderada-alta, aneurismas y malformaciones vasculares y en general, todas las patologías del espectro de acción neuroquirúrgico. Parece además conveniente que, sin descuidar su formación general, se incida en algún campo en especial como la cirugía vascular,la cirugía de base craneal, la transesfenoidal, la funcional u otras. Además deberá alcanzar un conocimiento amplio y profundo de la bibliografía relacionada con la especialidad, proponer y elaborar conferencias y sesiones clínicas con contenidos del más alto nivel conceptual y científico y estar activamente implicado en la formación y vigilancia de los residentes de años anteriores, a quienes ayudará en sus tareas quirúrgicas.
Es también en el transcurso del último año, tiempo en el que la capacidad del residente para elegir un trabajo o línea de investigación parece más apropiada, cuando debería desarrollar alguna actividad investigadora, que en un programa de cinco años de duración, deberá ser compatible con la continuidad de su labor clínica. Para ello se considerarán las posibilidades de labor investigadora que le oferten, no sólo en el Servicio en el que se esté formando, sino también las del contexto local (Facultades, Institutos de investigación básica, etc.). 5.2 Rotaciones durante la parte de formación específica.
Los cuatro años que integran este período se cumplirán en el Servicio de Neurocirugía, siendo obligatoria la realización de las siguientes rotaciones por los aspectos siguientes de la especialidad:
5.2.1 Rotación por Neurocirugía Pediátrica:
Duración: Tres meses.
Objetivos: Manejar la hidrocefalia infantil.
Tratar las craneosinostosis simples y múltiples.
Participar en equipos multidisciplinarios para el tratamiento de los grandes síndromes craneofaciales.
Tratar las patologías malformativas más frecuentes del SNC (mielomeningoceles, encefaloceles, etc.)
Manejar la patología tumoral del SNC en la edad pediátrica.
5.2.2 Rotación por Radiocirugía.
Duración: Un mes.
Objetivos:
Conocer los principios físicos y biológicos del tratamiento radioquirúrgico y las diferencias frente al tratamiento radioterápico convencional.
Conocer las diversas modalidades terapéuticas en Radiocirugía. Conocer las indicaciones de tratamiento radioquirúrgico en las diferentes patologías. Criterios de selección.
Participar activamente en procedimientos completos de Radiocirugía. 5.2.3 Rotación por Neurorradiología intervencionista:
Duración: Un mes.
Objetivos: Conocer las distintas técnicas de terapia endovascular, así como de los materiales utilizados para las mismas. Participar en los procedimientos de embolización de malformaciones vasculares y tumores cerebrales y espinales. Participar en la colocación de stents carotideos e intracraneales. Es recomendable que las rotaciones que se citan en los apartados anteriores se realicen a partir del tercer año de formación, ya que así el residente podrá mostrar una actitud más participativa en los procedimientos a realizar.
5.2.4 Otras áreas formativas de rotación:
Durante el período de formación específica, el residente además de aprender los contenidos más convencionales de la especialidad, deberá tener también acceso garantizado a una actividad planificada en neurotraumatología, y neurocirugía funcional. Cuando el contexto de la unidad docente sea insuficiente para lograr la realización del plan de objetivos quirúrgicos, el tutor del programa deberá garantizar el contacto con otra unidad docente, institución o centro en los que el residente pueda complementar la formación quirúrgica.
Asimismo, también es muy recomendable que el residente desarrolle algún período de formación en un laboratorio, donde aparte de posibles trabajos experimentales, se adiestre en la práctica microquirúrgica.
Finalmente, se considera que los dos últimos años de formación son el momento oportuno para que el residente realice una rotación por algún centro nacional o extranjero de prestigio.
5.3 Guardias.
Durante la parte formativa específica las guardias, que tienen carácter formativo, se realizarán en el Servicio de Neurocirugía, aconsejándose entre cuatro y seis guardias mensuales.
6. Objetivos de la formación teórica y práctica del especialista en neurocirugía en las distintas áreas clínicas de la especialidad. En este apartado, que se basa, con algunas modificaciones, en el Programa de formación teórica y práctica propuesto por el Comité conjunto de Docencia de las dos sociedades neuroquirúrgicas norteamericanas (AANS y CNS), se reflejan los objetivos de formación teórica y práctica por niveles de conocimiento (básico, medio y elevado) y por apartados:
Ciencias Básicas (apartados 6.1. a 6.6.), Clínica General (apartados 6.7 a 6.9.) y Clínica Neuroquirúrgica (apartados 6.10 al 6.17).
Ciencias básicas
6.1 Neuroanatomía.
Objetivo global:
Demostrar conocimientos de anatomía necesarios para el diagnóstico de las enfermedades del sistema nervioso y para la práctica de la neurocirugía.
6.1.1 Objetivos de conocimiento: a) Nivel Básico (R1 y R2):
General: Conocer el desarrollo embriológico del cerebro, cerebelo, tronco encéfalo, elementos gliales, médula y cono espinal, cola de caballo, sistema nervioso simpático y parasimpático y sistema nervioso periférico.
Conocer también el desarrollo embriológico del cráneo, unión craneocervical y columna vertebral. Describir y diferenciar los diferentes tipos de neuronas y su microanatomía.
Nombrar los elementos de la glía y conocer su microanatomía.
Dibujar y describir en detalle las arterias carótida, vertebral y sus ramas.
Identificar y conocer el drenaje venoso del sistema nervioso central. Identificar los huesos del cráneo y suturas. Identificar cada foramen craneal y su contenido.
Describir la anatomía de las meninges incluyendo duramadre, aracnoides y piamadre.
Conocer la anatomía de los ventrículos cerebrales y de las cisternas aracnoideas.
Conocer la anatomofisiología de la producción, flujo y reabsorción del líquido cefalorraquídeo.
Identificar y describir la anatomía macroscópica de la columna. Enumerar los músculos relacionados con el cráneo y la columna vertebral. Conocer en detalle las bases anatómicas de la barrera hemato-encefálica. Sistema Nervioso Central:
Describir la macroanatomía del cerebro, cerebelo, tronco, nervios craneales y médula espinal.
Describir la anatomía microscópica de la corteza cerebral en detalle. Describir en detalle la anatomía de las vías olfatoria, la formación hipocampal y amígdala.
Describir en detalle la anatomía del hipotálamo e hipófisis.
Describir en detalle la anatomía del diencéfalo.
Describir en detalle la anatomía del cerebelo.
Describir en detalle la anatomía del tronco encéfalo: mesencéfalo, protuberancia, bulbo.
Dibujar el curso de cada nervio craneal desde su origen a su terminación. Describir en detalle la anatomía de la médula espinal.
Sistema Nervioso Autónomo:
Distinguir neuronas pre y postganglionares. Describir la estructura del ganglio autonómico
Describir el sistema nervioso simpático y parasimpático.
Conocer las fibras aferentes viscerales y las vías autonómicas centrales.
Sistema Nervioso Periférico:
Diferenciar entre inervación segmentaria y periférica.
Dibujar y conocer los plexos cervical, braquial y lumbosacro.
Conocer la anatomía de los nervios periféricos de las extremidades superiores e inferiores.
Describir en detalle la microanatomía de los nervios periféricos.
Explicar la diferencia entre fibras mielínicas y amielínicas.
Músculo:
Explicar el concepto de unidad motora.
Describir la anatomía de la placa motora.
Describir la microanatomía del músculo liso y del estriado.
b) Nivel Medio (R3 y R4):
Conocer los síndromes producidos por masas que afectan a los nervios craneales incluyendo lesiones supraselares, del foramen yugular, de conducto auditivo interno y de la incisura.
Conocer los efectos esperados de un ictus o una masa en las diferentes localizaciones.
Conocer las manifestaciones clínicas de las lesiones de los nervios periféricos mayores.
Describir la anatomía y presentación de los diferentes síndromes de atrapamiento y los abordajes quirúrgicos para el tratamiento de los mismos.
Conocer la presentación clínica de lesiones de médula espinal y raíces nerviosas. 6.1.2 Objetivos de habilidades y actitudes.
a) Nivel Medio (R3 y R4):
Identificar durante la cirugía:
Arteria occipital, temporal superficial y meníngea media.
Suturas sagital, coronal; pterion, inion y asterion.
Senos sagital, transverso y sigmoide.
Foramen oval, redondo y espinoso.
Fisura orbitaria superior.
Todos los nervios craneales.
Arterias cerebrales y venas.
Componentes del tronco-encéfalo incluyendo el suelo del IV ventrículo.
Componentes del cerebelo: vermis, amígdalas, etc.
Surcos y giros mayores supratentoriales: silvio, central, etc.
Lóbulos cerebrales.
Identificar durante la cirugía estructuras visibles en los ventrículos laterales incluyendo: foramen de Monro, fornix, caudado, tálamo, fisura coroidea, venas, plexos coroideos e hipocampo.
Identificar durante la cirugía las partes de la columna vertebral, médula espinal y raíces incluyendo:
espinosas, láminas, facetas superiores e inferiores, pedículos, foramen y raíz, ganglio raquídeo, espacio discal, arteria vertebral, columna dorsal y lateral de la médula y raíces aferentes y eferentes intradurales. 6.2 Neurorradiología.
Objetivo global:
Demostrar un entendimiento de las pruebas de imagen neurorradiológicas y de las intervenciones relacionadas específicamente con pacientes neuroquirúrgicos.
6.2.1 Objetivos de conocimiento:
a) Nivel Básico (R1 y R2):
Describir las precauciones que deben tomarse a la hora de realizar un examen radiológico.
Identificar las estructuras anatómicas normales de las proyecciones radiográficas del cráneo antero-posterior, lateral. Reconocer las lesiones más comunes que pueden detectarse en la radiografía simple de cráneo, traumáticas y no traumáticas (fracturas, neoplasias, infecciones) Enumerar las indicaciones de arteriografía carotídea, cerebral y espinal.
Identificar las principales arterias y venas del cuello y cerebro en angiografía.
Describir los conceptos de la tomografía computerizada (TC) y la Resonancia Magnética (RM). Conocer las principales secuencias de imagen utilizadas.
Identificar las estructuras anatómicas normales del cuero cabelludo, cráneo, dura, cerebro y vasos cerebrales en la TC y RM y reconocer las lesiones más comunes que se pueden detectar en la TC y RM de cráneo:
Traumáticas (Fracturas craneales, hematomas intracraneales (epidural, subdural, intraparenquimatoso, intraventricular), contusiones cerebrales, hemorragia subaracnoidea, lesión axonal difusa.
No traumáticas (Infarto isquémico, infarto venoso, hidrocefalia, quistes, tumores, edema cerebral, infecciones, anomalías congénitas).
Identificar las estructuras anatómicas normales de la unión craniovertebral y de la columna cervical, dorsal y lumbar en las radiografías simples y en la TC. Conocer el diagnóstico radiológico de la platibasia y cranial settling.
Describir las anomalías congénitas de la unión craniovertebral.
Describir los hallazgos en radiografías simples y en la TC de los traumatismos de la unión craniovertebral más comunes y de las las lesiones traumáticas espinales.
Discutir las indicaciones de TC y RM espinales en el contexto de traumas espinales. Describir la apariencia en RM de las lesiones traumáticas.
Reconocer las enfermedades degenerativas espinales detectables con RM (degeneración y hernia discal, estenosis de canal, hipertrofia facetaria, osteofitos, espondilolistesis, escoliosis).
Identificar la médula espinal y los tumores medulares en la TC y RM.
b) Nivel Medio (R3 y R4):
Identificar y caracterizar las malformaciones vasculares en las arteriografías, reconociendo aneurismas, malformaciones arteriovenosas, angiomas venosos, fístulas arteriovenosas y malformaciones vasculares espinales.
Conocer el papel de la angio-RM en el estudio de enfermedades cerebrovasculares, neoplasias y traumatismos.
Conocer las exploraciones radiológicas ante la sospecha de una infección espinal o del SNC.
Conocer el papel de la medicina nuclear en los pacientes neuroquirúrgicos.
Describir los conceptos básicos de la ultrasonografía y los hallazgos normales y patológicos de los estudios carotídeos.
c) Nivel Avanzado (R5):
Conocer las indicaciones del tratamiento endovascular de: Aneurismas, vasoespasmo, malformaciones vasculares craneales y espinales, embolizaciones tumorales, estenosis carotídeas y vertebrales, disecciones carotídeas y vertebrales.
Describir conceptos e indicaciones de la tomografía por emisión de positrones (PET).
Describir los conceptos e indicaciones de los estudios funcionales y espectroscopia de RM.
Conocer las indicaciones y describir la técnica de la vertebroplastia percutánea,
6.2.2 Objetivos de habilidades y actitudes.
a) Nivel Básico (R1 y R2):
Solicitar los estudios radiológicos apropiados y en su momento adecuado. Demostrar capacidad para interpretar los estudios radiológicos de los traumatizados.
b) Nivel Medio (R3 y R4):
Demostrar capacidad para interpretar las arteriografías carotídeas, vertebrales y espinales.
Demostrar capacidad para interpretar las TC y RM craneales y espinales.
c) Nivel Avanzado (R5):
Demostrar capacidad para interpretar todas las exploraciones radiológicas de pacientes neuroquirúrgicos.
Demostrar capacidad para usar los ultrasonidos intraoperatorios.
6.3 Neurología.
Objetivo global:
Demostrar un entendimiento del examen neurológico, de los test diagnósticos, de las enfermedades neurológicas y su tratamiento.
6.3.1 Objetivos de conocimiento:
a) Nivel Básico y Medio (R1 a R3):
Conocer los principios e indicaciones de diferentes pruebas diagnósticas incluyendo:
Electroencefalografía (EEG). Patrones normales y patológicos Potenciales evocados sensitivos (PES), visuales (PEV) y motores (PEM).
Electromiografía (EMG). Alteraciones en enfermedades neuromusculares. Velocidad de conducción nerviosa (VCN). Velocidades de transmisión en los nervios principales. Cambios de VCN en las neuropatías. Definir el delirium y la demencia. Diagnóstico diferencial de cada uno. Definir y conocer el coma y los estados de alteración de la conciencia. Describir la evaluación de un paciente con síncope. Conocer la presentación clínica y discutir la evaluación radiológica, clínica y el manejo de: Accidente isquémico transitorio Infarto cerebral Hemorragia cerebral y cerebelosa Hemorragia subaracnoidea Infarto venoso. Conocer la etiología, presentación clínica, diagnóstico y manejo de las vasculitis cerebrales. Conocer el diagnóstico y manejo del pseudotumor cerebri.
Conocer el diagnóstico y tratamiento de la hidrocefalia a presión normal.
Conocer el manejo del coma diabético hiperosmolar, hiperglucémico no cetósico.
Tener una idea general de las alteraciones cromosómicas que pueden afectar al SNC incluyendo la etiología, patrones de herencia, penetrancia y tests diagnósticos.
Conocer en detalle los mayores síndrome neurocutáneos: Neurofibromatosis tipo 1 y 2, angiomatosis encefalotrigeminal, incontinencia pigmento, esclerosis tuberosa.
Definir la neuropatía periférica, polineuropatía, mononeuropatía, mononeuropatía múltiple y neuritis. Conocer las principales neuropatías hereditarias.
Conocer la etiología, presentación clínica, diagnóstico, tratamiento y pronóstico del síndrome de Guillain-Barre.
Enumerar las principales neuropatías adquiridas diferentes del Guillain-Barre: Polineuritis crónica desmielinizante, polneuropatía asociada a deficiencias dietéticas, neuropatías asociadas a radiación, frío, etc.).
Conocer la fisiopatología, presentación clínica, tratamiento y pronóstico de la enfermedad de Alzheimer, enfermedad de Pick y enfermedad por cuerpos de Lewy. Definir el hemicorea y hemibalismo, las distonías focales y globales, el mioclono y el temblor esencial benigno.
Conocer en detalle la fisiopatología, presentación clínica, diagnóstico, tratamiento y pronóstico del Parkinsonismo.
Conocer la fisiopatología, presentación clínica, diagnóstico, tratamiento y pronóstico de: Esclerosis lateral amiotrófica, Miastenia Gravis juvenil y del adulto.
Conocer las distrofias musculares comunes: Distrofia muscular de Duchenne y otras.
Conocer la epidemiología, fisiopatología, presentación clínica, diagnóstico, tratamiento y pronóstico de la Esclerosis Múltiple.
Conocer en detalle la mielinolisis central pontina.
Conocer la fisiopatología, presentación clínica, diagnóstico, tratamiento y pronóstico de las cefaleas migrañosas y de los síndromes de cefaleas no migrañosas
Conocer la fisiopatología, presentación clínica, diagnóstico, tratamiento y pronóstico de las diferentes formas de epilepsia en detalle.
Definir el estatus epiléptico y discutir su tratamiento médico. Describir las implicaciones neurológicas del alcoholismo. 6.4 Neuropatología.
Objetivo global:
Demostrar conocimiento de neuropatología necesaria para el diagnóstico de las enfermedades del sistema nervioso y de la práctica de la neurocirugía. 6.4.1 Objetivos de conocimiento:
a) Nivel Medio (R3 y R4):
Neuropatología General:
Describir las técnicas disponibles para el examen de muestras quirúrgicas del sistema nervioso central, sistema nervioso periférico, músculo esquelético, glándulas pineal e hipofisaria.
Conocer las tinciones comunes e inmunohistoquímicas empleadas.
Enumerar las técnicas disponibles para el examen morfológico del líquido cefalorraquídeo y las anomalías observadas en el líquido cefalorraquídeo de pacientes con carcinomatosis meníngea, linfomatosis, meningitis bacteriana y meningitis aséptica.
Sistema Nervioso Central:
Describir los rasgos histopatológicos groseros y las bases genéticas de las malformaciones congénitas y perinatales.
Describir los rasgos histopatológicos groseros y las características de los agentes causantes de las enfermedades infecciosas más frecuentes.
Describir los rasgos histopatológicos groseros de las lesiones vasculares más habituales: infartos agudos, subagudos y antiguos, vasculitis, aneurismas cerebrales de diferentes tipos, malformaciones arteriovenosas, cavernomas, etc.
Describir los rasgos histopatológicos mayores de las lesiones traumáticas.
Describir los rasgos histopatológicos mayores de las enfermedades desmielinizantes como la esclerosis múltiple o la leucoencefalopatía multifocal progresiva.
Describir los rasgos histopatológicos mayores y las bases genéticas de las demencias y enfermedades degenerativas, fundamentalmente de la enfermedad de Alzheimer.
Describir los rasgos histopatológicos de las siguientes neoplasias del SNC:
Astrocitomas fibrilares difusos, astrocitomas gemistocíticos.
Astrocitomas anaplásicos.
Glioblastoma multiforme incluyendo el de células gigantes y el gliosarcoma.
Gliomatosis cerebro.
Astrocitoma pilocítico.
Astrocitoma subependimario de células gigantes.
Xantoastrocitoma pleomorfo.
Oligodendroglioma.
Ependimomas y subependimomas.
Tumores de plexos coroideos.
Quistes coloides.
Gangliocitomas y gangliogliomas.
Tumor neuroepitelial disembrioplásico.
Neurocitoma central.
Meduloblastomas.
Tumor rabdoide/teratoide atípico.
Tumores neuroectodérmicos primitivos y neuroblastoma cerebral. Paraganglioma espinal.
Meningiomas y subtipos, meningiomas atípicos y malignos Hemangiopericitoma meníngeo Melanomatosis y melanoma meníngeo.
Hemangioblastomas.
Lipomas.
Linfomas primarios del SNC.
Teratomas.
Dermoides y epidermoides.
Schwannomas incluyendo neurinoma del acústico.
Describir los rasgos histopatológicos mayores y las bases genéticas de los siguientes síndromes tumorales: Neurofibromatosis tipo 1 y tipo 2. Síndrome de Von Hippel-Lindau. Esclerosis tuberosa. Síndrome de Cowden. Síndrome de Turcot. Sistema Nervioso Periférico: Describir los rasgos histopatológicos mayores y las bases genéticas y bioquímicas de los trastornos de los nervios periféricos más frecuentes (neuropatía diabética, síndrome de Guillain-Barre).
Describir los rasgos histopatológicos mayores de las siguientes neoplasias y tumores de los nervios periféricos: Schwannoma periférico, neurofibromas, tumor maligno de las vainas nerviosas, quistes de las raíces espinales y de los nervios periféricos.
Hipófisis y Pineal:
Describir los rasgos histopatológicos mayores de las siguientes condiciones de la hipófisis: Adenomas pituitarios incluyendo los no secretores y los secretores. Craniofaringiomas. Quistes de la bolsa de Rathke. Hipofisitis linfocitaria. Infartos hipofisarios incluyendo la «apoplejía» hipofisaria. Describir los rasgos histopatológicos mayores de las siguientes lesiones pineales: Germinomas. Teratomas y carcinomas embrionarios. Pinealoblastomas y pineocitomas.
Cráneo y columna:
Describir los rasgos histopatológicos mayores de las siguientes alteraciones del cráneo: Dermoides y epidermoides. Hemangiomas. Osteomas. Cordomas. Granuloma eosinófilo solitario y multifocal. Enfermedad de Paget incluyendo osteosarcoma secundario. Plasmocitoma incluyendo mieloma.
Describir los rasgos histopatológicos mayores de las siguientes alteraciones de la columna y los discos intervertebrales: Disco intervertebral herniado. Enfermedad por pirofosfato incluyendo la afectación del ligamento amarillo. Hemangiomas. Cordomas. Granuloma eosinófilo. Plasmocitoma incluyendo mieloma. Linfomas. Tumores óseos primarios. Osteomielitis espinal incluyendo tuberculosis e infecciones fúngicas.
6.5 Neurofarmacología.
Objetivo global: Demostrar los conocimientos de farmacología necesarios para el tratamiento de enfermedades neurológicas y de enfermedades que afectan al sistema nervios
6.5.1 Objetivos de conocimiento:
a) Nivel Básico (R1 y R2):
Conocer la neurotransmisión celular básica.
Definir y conocer los receptores y su farmacodinamia Conocer el neurotransmisor acetilcolina, los catecolaminérgicos (dopamina y noradrenalina), la serotonina, el glutamato, GABA y glicina, así como los neurotransmisores peptídicos Describir la farmacología de cada una de las drogas usadas para tratar enfermedades neurológicas.
6.6 Neurofisiología.
Objetivo global:
Demostrar los conocimientos de fisiología necesarios para entender las enfermedades neurológicas.
6.6.1 Objetivos de conocimiento:
a) Nivel Básico y Medio (R1 a R3):
Comprender la fisiología básica de los nervios.
Conocer conceptos de la transmisión sináptica.
Describir la fisiología del sistema motor y sensitivo.
Describir los atributos del sistema nervioso autónoma simpático y parasimpático.
Conocer las bases fisiológicas del despertar y la emoción.
Describir las funciones superiores incluyendo la anatomía del lenguaje y la función de la corteza de asociación.
Describir las bases fisiológicas de la producción y reabsorción de líquido cefalorraquídeo.
Estudiar el control fisiológico de la vascularización cerebral Conocer en detalle la fisiología del hipotálamo e hipófisis, en su función endocrina.
Clínica general
6.7 Cuidados intensivos generales.
Objetivo global:
Demostrar capacidad para discriminar entre los pacientes neuroquirúrgicos que necesitan cuidados intensivos y los que no. Demostrar el conocimiento y la capacidad para manejar a los pacientes neuroquirúrgicos en la unidad de cuidados intensivos (UCI)
6.7.1 Objetivos de conocimiento:
a) Nivel Básico (R1 y R2): Definir qué pacientes adultos y pediátricos deben ser tratados en una UCI ya sea por patología médico o por patología neuroquirúrgica. Conocer los cuidados médicos básicos para el manejo de los pacientes neuroquirúrgicos en una UCI: Profilaxis de hemorragia gastrointestinal; profilaxis de complicaciones pulmonares; profilaxis, diagnóstico y tratamiento de trombosis venosa y embolismo pulmonar, etc.
Describir las indicaciones y farmacocinética de las medicaciones más usadas en una UCI: agentes vasoactivos, drogas ionotrópicas, broncodilatadores, diuréticos, antiarrítmicos, antihipertensivos, antimicrobianos y antiepilépticos.
Describir la presentación clínica, evaluación y tratamiento de las infecciones más frecuentes en una UCI neuroquirúrgica.
Conocer las indicaciones de intubación.
Hablar de los valores pulmonares más usados:
Parámetros de función pulmonar: Frecuencia, volumen tidal, capacidad vital forzada (CVF), capacidad pulmonar residual (CPR), volumen ventilatorio máximo (VVM)
Modos y ajustes de respiradores.
Conocer las indicaciones para el destete. Describir los métodos por los que se lleva a cabo.
Conocer a los parámetros de función cardiaca: precarga, postcarga y contractilidad.
Conocer las indicaciones de añadir monitorizaciones y la utilidad de las mismas, incluyendo: Catéteres arteriales, vías venosas centrales, catéter de Swan-Ganz, capnógrafo.
Enumerar los signos de isquemia cardiaca aguda y discutir su tratamiento de urgencias.
Conocer al impacto de la insuficiencia renal en el manejo del paciente neuroquirúrgico.
Describir el diagnóstico diferencial y manejo del ileo paralítico.
Conocer al diagnóstico y principios de manejo de los siguientes transtornos endocrinos: Hipo/hipertiroidismo, hipo/hiperadreno cortisolismo, diabetes mellitus, diabetes insípida.
Conocer las definiciones médicas y legales de muerte cerebral Considerar los aspectos éticos y morales en pacientes neuroquirúrgicos críticos incluyendo:
Requerimientos de pacientes o familiares de cese de tratamiento. Donación de órganos.
Hablar de acidosis y alcalosis respiratorias y metabólicas.
Conocer a los efectos de los trastornos del equilibrio ácido-base en el SNC y la presión intracraneal.
6.7.2 Objetivos de habilidades y actitudes.
a) Nivel Básico y Medio (R1 a R3):
Obtener el certificado de RCP avanzada.
Demostrar capacidad para llevar a cabo una evaluación y manejo inicial en los pacientes neuroquirúrgicos críticos.
Capacidad para realizar: Intubaciones orotraqueales, colocación de sondas nasogástricas y urinarias.
Trabajar en un equipo de politraumatismos.
Demostrar capacidad para manejar pacientes neuroquirúrgicos en una UCI.
Diagnosticar y tratar alteraciones del equilibrio ácido-base en pacientes neuroquirúrgicos.
b) Nivel Avanzado (R5):
Supervisar y dirigir al residente menor y medio en el manejo de pacientes neuroquirúrgicos críticos.
6.8 Infecciones.
Objetivo global:
Demostrar una comprensión de los factores relacionados con la adquisición, diagnóstico y tratamiento de infecciones en pacientes neuroquirúrgicos.
Describir la forma de presentación y el tratamiento de las infecciones neuroquirúrgicas más frecuentes. Conocer a los medios para minimizar las complicaciones infecciosas en los pacientes neuroquirúrgicos.
Demostrar una comprensión de las técnicas usadas para minimizar el riesgo de diseminación de infecciones virales, incluyendo la hepatitis y VIH.
6.8.1 Objetivos de conocimiento:
a) Nivel Básico y Medio (R1 a R3):
Enumerar los organismos más frecuentemente implicados en las meningitis según la edad.
Enumerar las infecciones más frecuentes del SNC describiendo las poblaciones de riesgo.
Describir en detalle los signos y síntomas asociados con las infecciones del SNC.
Hablar de los estudios radiológicos de los pacientes con sospecha de infección del SNC.
Conocer las indicaciones para alertar a personas en contacto con pacientes que tienen una infección conocida del SNC.
Conocer las familias de antimicrobianos: las potenciales resistencias, las posibles complicaciones de cada droga, la monitorización precisada en cada uno, la farmacocinética.
Conocer al modo de transmisión, diagnóstico y tratamiento de infecciones fuera del SNC que suelen aparecer en pacientes neuroquirúrgicos: respiratorias, urinarias, heridas.
Conocer a la prevención, diagnóstico y manejo de la sepsis. Enumerar las fuentes más frecuentes de fiebre postoperatoria. Describir el manejo del paciente febril.
Conocer los síntomas, evaluación clínica y manejo de pacientes con infecciones valvulares.
Conocer las enfermedades por priones y de las precauciones cuando se sospechan.
6.8.2 Objetivos de habilidades y actitudes.
a) Nivel Básico y Avanzado:
Demostrar capacidad para usar una técnica estéril.
Diagnosticar y tratar de manera apropiada las infecciones del SNC y fuera del SNC en pacientes neuroquirúrgicos.
6.9 Líquidos, electrolitos y nutrición.
Objetivo global:
Demostrar el conocimiento de la homeostasis de líquidos y electrolitos en condiciones normales y patológicas. Demostrar capacidad para mantener un balance electrolítico normal. Demostrar un conocimiento de las bases del manejo nutricional en pacientes neuroquirúrgicos.
6.9.1 Objetivos de conocimiento:
a) Nivel Básico y Medio (R1 a R3):
Conocer la distribución normal de líquidos y electrolitos en los compartimentos intra y extracelulares incluyendo:
Metabolismo y distribución del sodio y el agua.
Valoración clínica del balance de sodio y agua y el concepto de osmolaridad. Requerimientos en condiciones normales.
Manejo de condiciones patológicas como la diabetes insípida o el SIADH.
Síndrome pierde sal central.
Revisar las posibles implicaciones clínicas del exceso o déficit de calcio, fósforo y magnesio.
Describir y contrastar las indicaciones, contraindicaciones, complicaciones y beneficios de la nutrición enteral y parenteral.
Analizar las implicaciones de los déficits nutricionales relacionados con enfermedades neurológicas y neuroquirúrgicas.
Hablar brevemente de los trastornos de la deglución.
Describir los cambios de metabolismo y requerimientos nutricionales de los pacientes traumatizados.
6.9.2 Objetivos de habilidades y actitudes:
a) Nivel Básico y Medio (R1 a R3):
Demostrar capacidad para manejar los requerimientos hidroelectrolíticos en pacientes neuroquirúrgicos.
Demostrar capacidad para prescribir la nutrición enteral y parenteral adecuada.
Reconocer y tratar las complicaciones de la alimentación enteral y parenteral.
Reconocer y manejar los trastornos de la deglución.
Clínica neuroquirúrgico
6.10 Cirugía espinal.
Objetivo global:
Demostrar un entendimiento de la anatomía, fisiología, fisiopatología y presentación de las enfermedades de la columna, sus ligamentos, la médula espinal, la cola de caballo y las raíces nerviosas. Demostrar capacidad para formular y llevar a cabo un plan diagnóstico y terapéutico para las enfermedades de la columna, sus ligamentos, la médula espinal, la cola de caballo y las raíces nerviosas que son susceptibles de tratamiento quirúrgico.
6.10.1 Objetivos de conocimiento:
a) Nivel Básico (R1 y R2):
Conocer a la anatomía de la unión craniocervical, columna cervical, torácica, lumbar, sacro y pelvis. Interpretar las pruebas de imagen. Conocer a los síndromes causados por los trastornos degenerativos: radiculopatías, mielopatías, inestabilidad y claudicación neurógena. Identificar los síndromes comunes de las lesiones medulares, incluyendo la lesión medular completa, lesión cordonal anterior, Brown Sequard, centromedular, siringomielia, cono.
Discutir las indicaciones de discectomía cervical, torácica y lumbar. Conocer al manejo inicial de los pacientes con lesión vertebral y medular.
Clasificar las fracturas, luxaciones y lesiones ligamentarias de la columna.
Clasificar las lesiones en estables o inestables. Conocer las indicaciones de tratamiento quirúrgico.
b) Nivel Medio (R3 y R4):
Reconocer los signos radiológicos de inestabilidad. Conocer a las indicaciones, usos y eficacia de las ortosis espinales más comunes.
Comparar y contrastar las indicaciones para abordajes anteriores o posteriores a la columna cervical para hernias discales cervicales, espondilosis e inestabilidad.
Discutir el papel de la corporectomía en el manejo de los trastornos de la columna cervical.
Comparar y contrastar las indicaciones de discectomía cervical anterior con o sin fusión.
Discutir las indicaciones y técnica de las fijaciones cervicales anteriores y posteriores.
Conocer al diagnóstico y manejo de los tumores vertebrales primarios, tumores medulares y enfermedad metastásica espinal incluyendo las indicaciones de descompresión posterior, anterior y radioterapia.
Conocer a la clínica y opciones de manejo de la médula anclada y siringomielia.
Conocer los principios de manejo de las infecciones espinales.
Conocer los principios de manejo de fístulas de LCR intraoperatorias y postoperatorias.
Discutir el manejo quirúrgico de lesiones intradurales congénitas, neoplásicas y vasculares.
c) Nivel Avanzado (R5):
Describir las indicaciones de arteriografía en el manejo de patologías espinales.
Discutir el manejo de la espondilosis cervical secundaria a artritis reumatoide.
Comparar y contrastar las opciones de tratamiento de la mielopatía cervical espondilótica.
Comparar y contrastar los abordajes transtorácicos, transpediculares, costotransversos y lateral extracavitario.
Discutir las indicaciones de fusión lumbar para enfermedades congénitas, yatrogénicas, degenerativas.
Comparar y contrastar las indicaciones de fusión intersomática lumbar anterior y posterior.
Clasificar los tumores espinales.
Discutir opciones de tratamiento de las fracturas de atlas y axis y de columna cervical baja.
Describir, comparar y contrastar las indicaciones de procedimientos anteriores, posteriores o posterolaterales en el manejo de tumores, traumatismos o infecciones toracolumbares.
6.10.2 Objetivos de habilidades y actitudes:
a) Nivel Básico (R1 y R2):
Realizar una historia y exploración completas en pacientes con patología espinal e interpretar las pruebas de imagen.
Realizar punciones lumbares y colocar drenajes lumbares.
Demostrar capacidad de colocar y manejar una tracción transcraneal y un halo-jacket.
Demostrar capacidad para obtener injertos de hueso antólogo.
Demostrar un manejo postoperatorio de los pacientes intervenidos de columna.
Demostrar capacidad para realizar con ayuda una laminectomía descompresiva lumbar.
Demostrar capacidad de quitar con ayuda una hernia discal lumbar.
b) Nivel Medio (R3 y R4):
Demostrar capacidad de realizar exposición anterior y discectomía cervical.
Demostrar capacidad de realizar:
Artrodesis intersomática cervical anterior.
Laminectomía cervical descompresiva.
Foraminotomía posterior con o sin discectomía.
Artrodesis de espinosas en columna cervical baja.
Realizar abordajes mediales y laterales a hernias discales lumbares.
Reintervenciones por recurrencias de hernias o reestenosis lumbares.
Realizar artrodesis lumbar posterior con o sin instrumentación intersomática.
Demostrar capacidad para exponer las masas laterales de columna cervical, apófisis transversas de vértebras torácicas, lumbares y ala sacra.
Demostrar capacidad para realizar laminectomías con o sin instrumentación
transpedicular para tumores, infecciones o trauma.
Demostrar capacidad para manejar las complicaciones postquirúrgicas de cirugía espinal.
c) Nivel Avanzado (R5):
Demostrar capacidad para actuar de manera independiente en todas las fases del manejo de pacientes con patología espinal.
Demostrar capacidad para realizar artrodesis occipito-cervical, colocar alambres sublaminares, tornillos a masas laterales, tornillos transpediculares torácicos, tornillos a C2 y tornillos transarticulares C1-C2.
Demostrar capacidad para realizar, con ayuda si es necesario, odontoidectomía transoral.
Demostrar capacidad para realizar corporectomía cervical seguida de artrodesis.
Demostrar capacidad para realizar, con ayuda si es necesario, abordajes a la columna dorsal y lumbar transtorácicos, toracoabdominales, retroperitoneales y transabdominales.
Demostrar capacidad para realizar abordaje costotransverso y lateral extracavitario a la columna toracolumbar y resecar hernias torácicas. Demostrar buena colocación de tornillos transpediculares a nivel torácico y lumbar.
Demostrar buena colocación de ganchos laminares, transversos o pediculares.
Demostrar capacidad para resecar neoplasias espinales intradurales.
Demostrar capacidad para realizar vertebroplastias con metilmetacrilato.
Demostrar capacidad para el manejo quirúrgico de quistes aracnoideos y sirinx espinales.
Demostrar capacidad para realizar procedimientos intradurales para lesiones congénitas, neoplásicas y vasculares.
6.11 Cirugía vascular cerebral.
Objetivo global:
Demostrar conocimiento de la anatomía, fisiología, fisiopatología y forma de presentación de las enfermedades cerebrovasculares, incluyendo ictus isquémicos y hemorrágicos así como otras enfermedades y malformaciones del árbol vascular intracraneal, extracraneal y espinal. Demostrar capacidad para formular y poner en práctica un plan de diagnóstico y tratamiento para las enfermedades cerebrovasculares, incluyendo su tratamiento médico y quirúrgico.
6.11.1 Objetivos de conocimiento:
a) Nivel Básico (R1 y R2):
Describir la anatomía de los vasos extra e intracraneales, la localización de las arterias perforantes principales, sus territorios de irrigación y las consecuencias de su oclusión y la circulación venosa del SNC.
Identificar los síndromes clásicos de oclusión de los principales vasos cerebrales.
Explicar los conceptos de flujo sanguíneo cerebral, autorregulación cerebral, umbrales isquémicos, presión intracraneal, presión de perfusión cerebral.
Reconocer las causas más frecuentes de isquemia cerebral.
Asociar la evidencia en imagen de daño isquémico con su posible sustrato anatómico.
Describir la epidemiología, fisiología y fisiopatología del daño cerebral isquémico.
Reconocer las causas más frecuentes de hemorragia intracraneal e intraespinal.
Relacionar las características típicas de imagen de hemorragia del SNC con las posibles causas.
Reconocer el curso clínico normal de los pacientes con ictus isquémicos o hemorrágicos.
Conocer los principios, indicaciones y momento correcto para el tratamiento médico, endovascular o quirúrgico de los ictus isquémicos y hemorrágicos.
Describir los fundamentos de la RM. Distinguir entre hallazgos normales y patológicos en el seno de la enfermedad cerebrovascular. Reconocer la apariencia típica de las malformaciones vasculares.
Enumerar las indicaciones de pruebas no invasivas de imagen vascular, incluyendo los ultrasonidos, la angio-RM, la angio-TC.
Enumerar las indicaciones de arteriografía. Interpretar los hallazgos en ictus isquémicos y hemorrágicos. Identificar los segmentos de la carótida incluyendo el cervical alto, petroso, cavernoso y supraclinoidal.
Describir los principios de la craniotomía pterional.
b) Nivel Medio (R3 y R4):
Explicar los principios de protección y rescate de la isquemia neuronal. Demostrar una comprensión de los principios de formulación de hipótesis y análisis estadístico aplicado a los ensayos clínicos, así como la crítica de manuscritos científicos.
Reconocer las áreas de controversia relacionadas con los protocolos de manejo de pacientes con patología cerebrovascular.
c) Nivel Avanzado (R5):
Demostrar un entendimiento avanzado de la literatura actual sobre los conocimientos de neurociencia básica alcanzados en el Nivel Básico (R1 y R2) y medio. Definir hipótesis científicas en relación con las controversias y el conocimiento en desarrollo, demostrando capacidad para interpretar y adaptar los nuevos conocimientos a los paradigmas del manejo de los pacientes.
Demostrar un conocimiento básico maduro durante las sesiones clínicas, sesiones de la especialidad así como en publicaciones y presentaciones científicas.
Entender las guías, protocolos y controversias en la literatura en lo referente a las modalidades de diagnóstico por imagen disponibles en patología cerebrovascular.
6.11.2 Objetivos de habilidades y actitudes:
a) Nivel Básico (R1 y R2):
Llevar a cabo una historia y exploración clínica general completa y adaptar dicha evaluación a la detección de patología vascular isquémica o hemorrágica.
Demostrar comprensión de lo que es urgente y tener capacidad para priorizar en los diferentes aspectos de los pacientes con patología isquémica o hemorrágica.
Demostrar capacidad para manejar las complicaciones cardiopulmonares de pacientes con patología cerebrovascular o de consultar a otros especialistas cuando sea oportuno.
Aplicar los principios de cuidados perioperatorios tras procedimientos endovasculares o quirúrgicos comunes en pacientes con patología cerebrovascular.
Saber colocar un catéter ventricular mediante un trépano o twist-drill. Definir la colocación correcta de la craneotomía en la evacuación de hematomas.
Ayudar a la apertura, exposición y cierre de procedimientos de carótida cervical.
Ayudar a craneotomías pterionales para cirugía vascular. Ayudar a la evacuación de hematomas intracraneales.
b) Nivel Medio (R3 y R4):
Realizar la craneotomía pterional para procedimientos vasculares. Demostrar capacidad para decidir sobre el manejo de ictus isquémicos y hemorrágicos.
Demostrar capacidad de priorizar sobre la valoración clínica de diferentes problemas simultáneos en el mismo o en diferentes pacientes.
Aplicar los protocolos de cuidados perioperatorios.
Interpretar las pruebas diagnósticas invasivas y no invasivas en pacientes cerebrovasculares.
Formular un planteamiento preliminar y quirúrgico.
Realizar trépanos o twist-drill para el drenaje ventricular o de hematomas intracraneales.
Exponer la arteria carótida cervical para endarterectomías y ayudar en la resección de la placa de ateroma y el cierre de la carótida. Practicar en laboratorios técnicas de microcirugía.
Realizar la craneotomía pterional y comenzar a usar el microscopio. Observar la disección microquirúrgica de la fisura de Silvio y de las cisternas basales.
Realizar abordajes quirúrgicos a otras estructuras vasculares por vías diferentes a la pterional Supervisar y ayudar al residente menor en la realización de trépanos y twist-drill.
Aumento progresivo de la responsabilidad en la enseñanza a los estudiantes de medicina, alumnos internos y residentes menores.
Preparar revisiones bibliográficas para presentación en sesiones y para escribir manuscritos.
c) Nivel Avanzado (R5):
Conocer a los conceptos fundamentales de las enfermedades cerebrovasculares durante las sesiones y pases de planta con los adjuntos y estudiantes de medicina.
Planificar la valoración y el manejo de pacientes con patología cerebrovascular. Identificar las indicaciones y controversias de los procedimientos endovasculares, su manejo perioperatorio y el seguimiento.
Aplicar los principios del manejo anestésico intraoperatorio, control proximal y distal, oclusión arterial temporal y agentes neuroprotectores. Completar la planificación, posición y realización de la craneotomía pterional y de otros abordajes para el tratamiento de patologías vasculares.
Realizar disección microquirúrgica de la fisura de Silvio y exponer las cisternas basales.
Realizar la exposición y clipaje de aneurismas intracraneales. Ayudar en el manejo microquirúrgico de patología cerebrovascular compleja.
Planear y ejecutar craneotomías para la evacuación de hematomas intracraneales.
Describir el tratamiento de lesiones vasculares espinales y ayudar en dichas operaciones.
Supervisar todos los aspectos del cuidado de pacientes e identificar los casos apropiados para un análisis de morbilidad, mortalidad y realizar dichas sesiones.
6.12 Diagnóstico y tratamiento del dolor.
Objetivo global:
Entender el sustrato anatómico y fisiológico del dolor y los síndromes dolorosos. Demostrar capacidad para formular y ejecutar planes diagnósticos y terapéuticos para manejar el dolor como síntoma y los trastornos de base que lo originan
6.12.1 Objetivos de conocimiento:
a) Nivel Básico (R1 y R2):
Describir la anatomía y fisiología de la nocicepción a nivel del sistema nervioso central y periférico. Diferenciar las categorías básicas de síndromes dolorosos agudo, crónico, nociceptico, neuropático, miofascial, canceroso y postoperatorio.
Conocer la historia típica del paciente con neuralgia trigeminal, dolor facial neuropático y dolor facial atípico.
Conocer la anatomía del sistema trigeminal, así como la anatomía de los nervios intermedio y glosofaringeo.
Conocer la anatomía del cortex somestesico primario (S1) y la anatomía funcional de los núcleos talámicos ventroposterolateral, ventroposteromedial y ventrocaudales, así como de los núcleos talamicos mediales.
Conocer el tratamiento médico más apropiado de la neuralgia trigeminal esencial, y el dolor facial de tipo neuropático y atípico.
Conocer las complicaciones de los procedimientos percutáneos sobre el sistema trigeminal.
Conocer e identificar las indicaciones primarias de la estimulación de la medula espinal, el nervio periférico y la infusión de opiáceos a nivel intratecal y epidural.
Conocer las complicaciones relacionadas con la implantación de reservorios y bombas de infusión, así como de electrodos de estimulación. Conocer la anatomía del sistema simpático y explicar su implicación en la producción del dolor.
Conocer la farmacología de los anestésicos locales (lidocaina, bupicaina, procaina, etc.) y las indicaciones del bloqueo nervioso periférico.
b) Nivel Medio (R3 y R4):
Conocer y diferenciar los fármacos analgésicos mayores, anticonvulsivos, antidepresivos y agentes no esteroideos.
Reconocer el trasfondo e implicaciones psicosociales de los síndromes dolorosos y las bases del abordaje multidisciplinario.
Conocer las bases del tratamiento con glicerol, compresión del Gasser o radiofrecuencia de la neuralgia trigeminal.
Conocer las dianas subcorticales y del tronco cerebral para la estimulación eléctrica antiálgica y el posible mecanismo subyacente de la analgesia producida.
Conocer el papel de procedimientos ablativos como la cingulotomía, tractotomía mesencefálica y tractotomía trigeminal en el manejo del dolor crónico.
Conocer las indicaciones de procedimientos ablativos espinales tales como la lesión de la zona de entrada de las raíces posteriores, la cordotomía anterolateral y las mielotomías.
Describir las indicaciones de estimulación nerviosa periférica. Conocer los principios e instrumentación de la lesión por radiofrecuencia; electrodos, temperatura, tiempo de lesión, etc.
c) Nivel Avanzado (R5):
Distinguir las indicaciones quirúrgicas y no quirúrgicas del tratamiento del dolor.
Conocer la estrategia relacionada con la indicación de la rizotomía retrogaseriana, los procedimientos neurolíticos periféricos sobre el trigémino y la microdescompresión vascular en el manejo de la neuralgia trigeminal. Describir las complicaciones posibles de los procedimientos invasivos espinales antiálgicos (catéteres y electrodos).
Conocer los efectos colaterales de los opiáceos intraespinales. Describir las indicaciones de la lesión de la zona de entrada de las raíces posteriores.
6.12.2 Objetivos de habilidades.
a) Nivel Básico (R1 y R2):
Hacer de manera óptima una historia y exploración física de un paciente con dolor. Formular y arbitrar la estrategia de manejo de los síndromes dolorosos básicos.
Evaluar y diagnosticar un paciente con dolor facial esencial, neuropático y atípico.
Asistir en la ejecución de procedimientos percutáneos o por craniectomía de la neuralgia trigeminal.
Emplazar los diferentes tipos de electrodo espinal epidural. Insertar bajo supervisión un catéter epidural espinal, o una bomba de infusión.
Ayudar en la práctica de una lesión DREZ o cordotomía. Ayudar en la implantación de estimuladores de nervio periférico. b) Nivel Medio (R3 y R4):
Formular y aplicar un programa de tratamiento apropiado para síndromes dolorosos complejos como síndrome postdiscectomía.
Emplear la técnica de Hartel para la práctica de lesión RF, microcompresión o glicerol en el paciente con neuralgia trigeminal.
Implantar un electrodo espinal y uno periférico.
Diagnosticar y formular planes terapéuticos apropiados para el dolor simpaticorreflejo.
c) Nivel Avanzado (R5):
Elegir los abordajes más apropiados para los diferentes síndromes dolorosos.
Conocer las indicaciones de tratamiento farmacológico más apropiado para los diferentes síndromes dolorosos. Demostrar capacidad para realizar las indicaciones quirúrgicas adecuadas en dichos síndromes.
Realizar la microdescompresión de los pares V y IX.
Implantar electrodos espinales tipo alambre y placa.
Implantar y controlar los sistemas de administración intratecal de drogas.
Realizar lesiones del DREZ, mielotomía y cordotomía Realizar neurotomías, neurolisis y anastomosis de nervios periféricos.
6.13 Neurocirugía funcional y estereotáxica.
Objetivo global:
Definir los procedimientos de neurocirugía estereotáxica y conocer sus aplicaciones. Describir la anatomía, fisiología y presentación de los pacientes candidatos a procedimientos estereotáxicos. 6.13.1 Objetivos de conocimiento:
a) Nivel Básico (R1 y R2):
Discutir las consideraciones de la colocación del marco de estereotaxia en relación a la localización del objetivo o «target» y al propósito del procedimiento (biopsia, craniotomía, funcional, radiocirugía). Definir y distinguir cada una de las entidades: temblor, rigidez, distonía, corea y atetosis.
Conocer la fisiopatología de la enfermedad de Parkinson y el temblor cerebeloso.
Explicar los síntomas principales tratados mediante talamotomía ventrolateral (VL) y palidotomías.
Conocer las ventajas y desventajas de la biopsia estereotáxica en comparación con la biopsia abierta.
Definir lo que se considera como epilepsia intratable farmacológicamente Definir el concepto de braquiterapia.
Definir el concepto de radiocirugía estereotáxica. Enumerar las posibles indicaciones y las complicaciones de la misma. Explicar las diferencias entre radiocirugía y radioterapia convencional.
b) Nivel Medio (R3 y R4):
Describir los factores que influyen en la elección de la neuroimagen (TC, RM, angiografía) para realizar procedimientos estereotáxicos Conocer los beneficios y limitaciones de los procedimientos estereotáxicos con marco
Discutir la selección de pacientes susceptibles de recibir talamotomía VL y palidotomía
Conocer las ventajas y desventajas de los procedimientos ablativos Conocer la trayectoria adecuada para realizar biopsias de lesiones de la región pineal, mesencéfalo, protuberancia y bulbo Comparar las ventajas y desventajas de la radiocirugía y cirugía abierta de tumores y malformaciones vasculares
c) Nivel Avanzado (R5):
Identificar los registros con microelectrodos del tálamo y del globo pálido
Identificar las indicaciones principales de talamotomía medial y de cingulotomía
Conocer las indicaciones de colocación de electrodos profundos
Conocer en detalle el tratamiento quirúrgico de la epilepsia
Conocer los métodos usados para localizar y penetrar percutáneamente en el foramen oval
Enumerar las posibles ventajas y desventajas de los procedimientos de rizotomías trigeminales: glicerol, radiofrecuencia, compresión con balón
Conocer la importancia de la relación dosis-volumen en las posibles complicaciones tras la radiocirugía
Conocer las posibles fuentes de imprecisión en procedimientos estereotáxicos
6.13.2 Objetivos de habilidades y actitudes:
a) Nivel Medio (R3 y R4):
Realizar procedimientos simples de planificación de dosis en radiocirugía.
b) Nivel Avanzado (R5):
Realizar procedimientos complejos de planificación de dosis en radiocirugía Realizar craneotomías estereotáxicas.
6.14 Neurocirugía oncológica.
Objetivo global:
Demostrar un entendimiento de la anatomía, fisiología, fisiopatología y presentación de los tumores intracraneales. Demostrar la capacidad de formular y poner en práctica un plan de diagnóstico y tratamiento de los tumores intracraneales susceptibles de tratamiento quirúrgico. 6.14.1 Objetivos de conocimiento:
a) Nivel básico (R1 y R2):
Resumir la epidemiología, incidencia y factores de riesgo de los tumores intracraneales. Resumir los principios de la biología de los tumores incluyendo los factores genéticos y los procesos bioquímicos asociados con la invasión. Describir la historia natural de los tumores intracraneales. Describir los diferentes tipos de tumores óseos que afectan al cráneo. Describir y diferenciar:
Astrocitomas y otros gliomas, incluyendo la clasificación por grados de la OMS.
Tumores metastásicos, incluyendo la localización y lugares de origen. Lesiones infecciosas, granulomatosas y quísticas.
Definir el origen celular de los meningiomas, sus localizaciones principales. Definir el origen embriológico de los quistes aracnoideos y su historia natural; enumerar las etiologías de otras lesiones cerebrales quísticas, incluyendo las tumorales e infecciosas.
Describir la localización anatómica, el origen celular, la presentación clínica, edad de presentación e historia natural de los tumores de la fosa posterior, incluyendo el astrocitoma cerebeloso, el meduloblastoma y el ependimoma.
Describir los tumores localizados en el ángulo pontocerebeloso.
Describir el origen embriológico de los craneofaringiomas.
Describir la presentación clínica de los tumores hipofisarios, el origen celular y las endocrinopatías asociadas con los adenomas no productores, prolactinomas, secretores de ACTH, de TSH, etc. Describir le manejo médico de los tumores hipofisarios secretores y explicar el papel de la cirugía en los mismos.
Describir la etiología de la displasia fibrosa, su presentación y el manejo.
b) Nivel Medio (R3 y R4):
Explicar las indicaciones para los abordajes a la base del cráneo en fosa craneal anterior, media o posterior. Identificar las marcas anatómicas más importantes para cada abordaje.
Describir el manejo neuroquirúrgico de los tumores de la fosa craneal anterior: Meningiomas, displasia fibrosa, estesioneuroblastoma, osteoma de seno frontal, cordoma, mucocele.
Describir el abordaje transcondilar. Ilustrar el abordaje transpetroso y la relación de los senos transverso y sigmoides.
Describir el recorrido intradural del nervio troclear, del trigémino a través del cavum de Meckel y del abducens a través del canal de Dorello.
Describir el manejo quirúrgico del seno frontal expuesto durante la craneotomía de base anterior. Ilustrar el desarrollo y el uso de un colgajo de pericráneo vascularizado y explicar sus indicaciones.
c) Nivel Avanzado (R5):
Describir las indicaciones para la orbitotomía transcraneal. Discutir el manejo quirúrgico y postoperatorio de astrocitomas, otros gliomas, metástasis, granulomas infecciosos y lesiones quísticas pseudotumorales. Conocer al papel de la radioterapia, quimioterapia y otros tratamientos adyuvantes.
Describir el papel de la cirugía en meningiomas intracraneales y la relación entre las opciones quirúrgicas y la localización tumoral. Hablar de los tratamientos adyuvantes y su eficacia.
Discutir el tratamiento quirúrgico de los tumores primarios de la fosa posterior como el astrocitoma cerebeloso, meduloblastoma y ependimoma, así como los meningiomas. Conocer las opciones de tratamiento adyuvante y el pronóstico de los diferentes tumores.
Enumerar e ilustrar los diferentes abordajes para los neurinomas del acústico, conociendo las indicaciones de cada uno de ellos. Describir el papel de la radiocirugía estereotáxica.
Enumerar los diferentes abordajes al clivus y revisar las indicaciones de cada uno de ellos. Tener una idea general del manejo de los tumores de clivus y línea media de base craneal.
Explicar el objetivo del manejo de pacientes con craneofaringioma y los riesgos del tratamiento quirúrgico y del conservador. Describir los diferentes abordajes y las opciones de tratamiento adyuvante, incluyendo la radioterapia y la quimioterapia (sistémica y local).
Ilustrar el abordaje transnasal-transesfenoidal y sus indicaciones. Definir las opciones de tratamiento para las recurrencias de tumores hipofisarios de todos los tipos.
Enumerar el diagnóstico diferencial de los tumores orbitarios, su localización más usual dentro de la órbita, el manejo médico y los abordajes usados.
Comparar y contrastar los campos expuestos mediante los abordajes infratemporales pre y postauriculares y las indicaciones de cada uno. 6.14.2 Objetivos de habilidades y actitudes:
a) Nivel Básico (R1 y R2):
Realizar una completa historia clínica y exploración de pacientes portadores de tumores intracraneales. Conocer a los estudios de imagen junto con un radiólogo y formular un diagnóstico diferencial en pacientes con masas intracraneales.
Manejo preoperatorio de los pacientes que van a ser intervenidos de un tumor cerebral.
Posicionamiento de los pacientes en quirófano previa intervención quirúrgica.
Ayudar en la apertura y cierre de craneotomías para tumores.
b) Nivel Medio (R3 y R4):
Apertura y cierre de craniotomías. Ayudar en la resección de tumores intracraneales.
Demostrar capacidad para manejar las complicaciones postoperatorias. Valorar la necesidad de una apropiada monitorización pre, intra y postoperatoria.
Saber consultar a otros especialistas no neuroquirúrgicos sobre problemas que necesiten su valoración en pacientes con tumores cerebrales.
c) Nivel Avanzado (R5):
Demostrar capacidad para funcionar de manera independiente en todas las fases del manejo de pacientes con tumores cerebrales. Saber resecar tumores supra e infra tentoriales, intra y extraaxiales. Saber resecar lesiones hipofisarias.
Realizar o ayudar en la resección de tumores de la base del cráneo. Supervisar el manejo pre y postoperatorio de pacientes con tumores intracraneales.
6.15 Neurocirugía pediátrica.
Objetivo global:
Demostrar entendimiento de la anatomía, fisiología, fisiopatología y presentación de las enfermedades de los niños en las que un neurocirujano puede ser requerido para su diagnóstico y tratamiento. Demostrar la capacidad de formular y llevar a cabo un plan de diagnóstico y tratamiento para dichas enfermedades.
6.15.1 Objetivos de conocimiento:
a) Nivel Básico (R1 y R2):
Mielomeningocele y sus variantes, meningocele, encefalocele, malformación de Chiari, disrafismos ocultos, anomalías de la división medular, anomalías de segmentación, síndromes craneofaciales y facomatosis: Revisar la embriología del SNC y las estructuras que lo soportan. Enumerar las anomalías congénitas/del desarrollo que un neurocirujano puede tratar.
Desarrollar un plan de diagnóstico y tratamiento conociendo el pronóstico con manejo óptimo.
Hidrocefalia y otras alteraciones de la circulación de LCR: Describir la fisiología normal del LCR.
Conocer a diferentes etiologías de hidrocefalia, su incidencia y opciones de tratamiento.
Describir la aproximación diagnóstica al paciente con sospecha de malfunción valvular.
Neoplasias:
Conocer a las diferencias entre los tumores pediátricos y adultos. Enumerar los tumores más frecuentes en niños por edades y sus localizaciones típicas.
Clasificar los tumores por grado de malignidad, papel del tratamiento quirúrgico o no quirúrgico, pronóstico tras su tratamiento óptimo.
Infección:
Describir la presentación de una infección valvular y los microorganismos más comunes.
Describir los planes de tratamiento para dichas infecciones. Enumerar los factores de riesgo de infección valvular y el protocolo diagnóstico.
Describir las presentaciones más frecuentes de infecciones intracraneales e intraespinales.
Otras:
Conocer a los diferentes tipos de espasticidad y trastornos del movimiento de los niños.
Enumerar los tipos de crisis.
Describir las opciones quirúrgicas y no quirúrgicas para el tratamiento de la espasticidad.
Discutir la fisiopatología de las craneosinostosis.
Cerebrovascular:
Conocer las posibles causas de un hematoma o hemorragia subaracnoidea no traumática. Conocer a las posibles causas de isquemia/infarto cerebral. Conocer la embriología de la vascularización del SNC y el posible papel en las malformaciones vasculares en niños. Describir las localizaciones y tipos de aneurismas más frecuentes en niños. Enumerar las posibles presentaciones de los aneurismas de la vena de Galeno, su diagnóstico y su manejo. Describir la fisiopatología, tratamiento y pronóstico de la hemorragia intraventricular en los neonatos. Trauma: Enumerar las pruebas diagnósticas apropiadas para evaluar un niño politraumatizado. Enumerar los factores de la historia clínica y exploración que hacen sospechar que el traumatismo no ha sido accidental Discutir el manejo de la columna cervical del niño comatoso. Describir la anatomía de la columna del niño que hace que la epidemiología de las lesiones medulares sea diferente a la de los adultos. Describir las lesiones más comunes por traumatismo en el parto y su diagnóstico y manejo. Discutir el manejo de las fracturas craneales deprimidas abiertas y cerradas Describir el diagnóstico y manejo de los traumatismos de la columna vertebral Discutir el diagnóstico y manejo de la lesión medular sin anomalías radiológicas (SCIWORA) b) Nivel Medio (R3 y R4): Mielomeningocele y sus variantes, meningocele, encefalocele, malformación de Chiari, disrafismos ocultos, anomalías de la división medular, anomalías de segmentación, síndromes craneofaciales y facomatosis: Enumerar las indicaciones de cirugía, opciones quirúrgicas y pronóstico esperado. Explicar las indicaciones y la utilidad de la monitorización intraoperatoria. Describir el momento apropiado y el motivo de las intervenciones. Describir la fisiopatología y la presentación del síndrome de médula anclada. Hidrocefalia y otras alteraciones de la circulación del LCR: Describir la dinámica normal de la PIC y establecer un diagnóstico diferencial de los transtornos del flujo de LCR. Definir los «ventrículos en hendidura («slit ventricle») y cómo se diagnostica y maneja. Enumerar las enfermedades que comúnmente se asocian a hidrocefalia. Neoplasia: Conocer el diagnóstico diferencial y evaluación de tumores del área supraselar, región pineal e intraventriculares. Conocer las opciones de tratamiento incluyendo los abordajes quirúrgicos Describir la evaluación y el tratamiento adecuados para los tumores asociados a: neurofibromatosis, esclerosis tuberosa, von Hippel Lindau Enumerar los tumores que requieren tratamiento adyuvante. Citar el pronóstico a largo plazo y de los tumores más cerebelosos e infratentoriales. Infección: Comparar los diferentes patrones de infección en pacientes inmunocomprometidos frente a inmunocompetentes. Discutir las secuelas de la infección del SNC, tanto las valvulares como el resto. Discutir el papel de la osteomielitis en la infección del SNC, Otras: Discutir las variaciones en el manejo de focos epilépticos tumorales frente a los no tumorales. Discutir las opciones quirúrgicas, indicaciones y pronóstico de los abordajes no lesionales. Discutir las opciones quirúrgicas para el manejo de la espasticidad. Discutir la evaluación y el plan preoperatorio para el tratamiento de las crisis. Cerebrovascular: Describir la nomenclatura de las anomalías congénitas vasculares. Describir la patología, factores de riesgo, diagnóstico y tratamiento de la enfermedad de moyamoya en niños, Enumerar las facomatosis que tienen asociadas anomalías vasculares y su tratamiento, Trauma: Discutir el manejo de las fístulas de LCR postraumáticas. Describir el diagnóstico y tratamiento de los quistes leptomeníngeos traumáticos. c) Nivel Avanzado (R5): Mielomeningocele y sus variantes, meningocele, encefalocele, malformación de Chiari, disrafismos ocultos, anomalías de la división medular, anomalías de segmentación, síndromes craneofaciales y facomatosis: Diferenciar entre el uso de fijación esquelética rígida y no rígida. Hidrocefalia y otras alteraciones de la circulación del LCR: Diferenciar entre ventriculomegalia, hidrocefalia compensada y pseudotumor cerebri. Neoplasia: Describir la anatomía quirúrgica necesaria para los abordajes de tumores en región supraselar, región pineal e intraventriculares. Discutir el papel de la ventriculostomía del tercer ventrículo en el manejo de la hidrocefalia. Discutir el papel de la radiocirugía en el manejo de algunos tumores. Describir la presentación de hamartomas hipotalámicos y el papel de la cirugía. Describir las opciones de monitorización intraoperatoria y su eficacia. Infección: Describir en detalle el diagnóstico diferencial, evolución y opciones de tratamiento en un paciente inmunocomprometido con una lesión cerebral que capta en anillo. 17984 Sábado 29 marzo 2008 BOE núm. 77 Enumerar las pruebas diagnósticas que se usan para el diagnóstico de una infección valvular. Cerebrovascular: Enumerar las localizaciones de las lesiones vasculares traumáticas. Discutir opciones de manejo en el tratamiento de las enfermedades vasculares en los niños. Trauma: Discutir la utilidad de drenajes lumbares y craniectomías descompresivas. Describir el manejo quirúrgico y no quirúrgico de los hematomas intracraneales traumáticos. 6.15.2. Objetivos de habilidades y actitudes: a) Nivel Básico (R1 y R2): Realizar una historia clínica y exploración en neonatos, niños pequeños y niños mayores. Realizar punciones subdurales, intraventriculares, lumbares y reservorios valvulares en niños. Realizar twist drill o trépanos para drenajes ventriculares. Realizar cranio o craniectomías para evacuar lesiones subdurales o epidurales. Colocar y revisar válvulas ventriculoperitoneales o a yugular o pleura. Realizar laminectomías. Completar una suturectomía sagital. b) Nivel Medio (R3 y R4): Cerrar defectos de cierre del tubo neural craneales y espinales. Reparar encefaloceles intracraneales. Realizar el abordaje de una reparación craniofacial compleja. Evacuar hematomas intraparenquimatosos. Realizar ventriculostomías endoscópicas en casos no complicados. Aplicar y utilizar la estereotaxia para la localización de lesiones o colocación e válvulas. Reparar una malformación de Chiari. Realizar un procedimiento de desanclaje medular no complicado. Realizar la colocación de las bombas de infusión intratecal de baclofeno. c) Nivel Avanzado (R5): Realizar la exposición de lesiones supraselares, pineales e intraventriculares. Resecar lesiones de fosa posterior y supratentoriales no complicadas. Reparar médulas ancladas complejas (lipomielomeningocele, reanclajes, diastematomielia). Exponer tumores espinales intradurales. Utilizar el endoscopio para comunicar espacios atrapados de LCR Resecar MAV de menos de 3 cm en área no elocuente. Realizar rizotomías para espasticidad. Realizar fusiones espinales con instrumentación. Realizar ventriculostomías del tercero en casos no complicados. Ayudar en cirugía craneofacial compleja. 6.16 Neurotraumatología y cuidados críticos neuroquirúrgicos. Objetivo global: Demostrar entendimiento de la anatomía, fisiología, fisiopatología y presentación de las lesiones traumáticas del cerebro, médula espinal y sistema nervioso periférico incluyendo las estructuras que los soportan. Demostrar capacidad para formular un diagnóstico apropiado y aplicar un plan terapéutico para lesiones traumáticas del sistema nervioso, incluyendo el manejo quirúrgico y el no quirúrgico de las mismas. 6.16.1 Objetivos de conocimiento: a) Nivel Básico (R1 y R2): Describir la valoración sistémica y conocer las prioridades de manejo del paciente politraumatizado. Discutir los principios de resucitación del politraumatizado. Conocer los fluidos intravenosos a administrar en un paciente recién ingresado en una UCI. Conocer la modalidad de ventilación inicial apropiada para diferentes tipos de pacientes. Enumerar los mecanismos de acción y las potenciales complicaciones de las drogas vasoactivas, los agentes hipotensores, los sedantes, paralizantes y analgésicos usados más frecuentemente. Explicar las indicaciones, ventajas y riesgos de los diferentes sistemas de monitorización hemodinámica usados en los pacientes críticos (catéteres pulmonares, vías arteriales.) Perfilar los principios básicos del manejo de pacientes con lesión medular. Discutir la evaluación y tratamiento de la hemorragia subaracnoidea espontánea y traumática. Formular un plan de diagnóstico y tratamiento para los pacientes con isquemia cerebral. Definir la muerte cerebral y los métodos de diagnóstico. b) Nivel Medio (R3 y R4): Describir la fisiopatología de la hipertensión intracraneal y explicar un plan de manejo. Discutir las prioridades de manejo en los politraumatizados con traumatismo grave neuroquirúrgico y sistémico. 6.16.2 Objetivos de habilidades y actitudes. a) Nivel Básico (R1 y R2): Llevar a cabo la historia clínica, la exploración y pruebas de imagen pertinentes. Insertar catéteres intravasculares para la monitorización y el manejo hemodinámico. Colocar sensores de monitorización de presión intracraneal. Realizar trépanos o twist-drills para el drenaje de colecciones subdurales. Decidir de qué pacientes necesitan una craniotomía de urgencia y otros procedimientos. Comenzar el procedimiento quirúrgico si el neurocirujano más experto aún no ha llegado. Ayudar a la apertura y cierre de craneotomías. Realizar traqueostomías regladas y poder hacerlas de urgencia si es necesario. Saber intubar a pacientes de manera urgente y de forma electiva. b) Nivel Medio (R3 y R4): Realizar los siguientes prodecimientos quirúrgicos en casos no complicados: Craneotomías en hematomas epidurales y subdurales, intracerebrales o contusiones. Craneotomías para fracturas deprimidas. Craniectomías descompresivas. Cranio/craniectomías para hematomas de fosa posterior. Cranioplastia simple. Manejar las fracturas de base de cráneo con fístulas de LCR. c) Nivel Avanzado (R5): Realizar los procedimientos del Nivel Medio (R3 y R4) pero en casos complicados. Reconstruir defectos craneales y de base craneal complejos, con la ayuda de otros especialistas si es preciso. Liderar en equipo de cuidados críticos en el manejo de politraumatismos. 6.17 Cirugía del sistema nervioso periférico. Objetivo global: Demostrar el entendimiento de la anatomía, fisiología, fisiopatología y presentación de las enfermedades del Sistema Nervioso Periférico. Demostrar capacidad para formular un plan diagnóstico y terapéutico para las enfermedades del Sistema Nervioso Periférico susceptibles de tratamiento quirúrgico. 6.17.1 Objetivos de conocimiento:
a) Nivel Básico (R1 y R2):
Conocer los elementos estructurales del nervio periférico: epi, peri y endoneuro, axón, fascículo, célula de Schwan, tejido conectivo, placa motora, receptor sensitivo.
Describir el potencial de acción. Describir las diferentes fibras nerviosas según el tamaño y conocer el significado funcional. Conocer las respuestas fisiopatológicas a las diferentes lesiones nerviosas. Definir la degeneración Walleriana. Conocer la regeneración neuronal: factores y tasa de crecimiento, remielinización. Describir los signos y síntomas de las lesiones nerviosas típicas: Síndromes de atrapamiento, laceraciones, lesiones por inyecciones. BOE núm. 77 Sábado 29 marzo 2008 17985 Distinguir los signos y síntomas de motoneurona superior e inferior. Enumerar los nervios periféricos mayores del organismo y su inervación motora y sensitiva. Dibujar los componentes del plexo braquial. Describir las diferentes modalidades sensitivas y la forma de explorarlas. Describir los síndromes de atrapamiento: túnel del carpo, cubital, femorocutáneo, peroneo. Describir el tratamiento quirúrgico y no quirúrgico de los síndromes de atrapamiento. b) Nivel Medio (R3 y R4): Definir el Sistema Nervioso Autónomo: Diferenciar Simpático y Parasimpático Conocer las diferencias y similitudes entre los nervios periféricos y los craneales. Dibujar los componentes del plexo lumbar. Explicar el uso del EMG y VCN en el manejo de las lesiones del nervio periférico. Clasificar los tumores del nervio periférico. Conocer las prioridades de resultado de la cirugía del plexo braquial. Conocer las técnicas de reparación de nervios: coaptación directa, implante, transferencias, reparación epineural, reparación fascicular c) Nivel Avanzado (R5): Conocer con ayuda de diagramas la anatomía del SNP: sitios de atrapamiento, plexos braquial y lumbar, inervación de la vejiga. Conocer el uso de los injertos nerviosos. Conocer el síndrome del estrecho torácico. Conocer la descompresión del nervio cubital: in situ, transposición, epicondilectomía. Formular un plan de manejo de: lesiones nerviosas agudas, lesiones crónicas, descompresión fallida, neuroma nervioso. Describir el manejo de los tumores nerviosos. Describir los tratamientos adyuvantes en lesiones nerviosas: transferencias musculares y tendinosas, prótesis, fusiones articulares. 6.17.2 Objetivos de habilidades y actitudes. a) Nivel Básico (R1 y R2): Obtener una historia y una exploración motora y sensitiva del SNP. Localizar la lesión anatómicamente según la historia y exploración. Formular un diagnóstico diferencial de los síndromes de atrapamiento. Llevar a cabo una biopsia de músculo o de nervio periférico. Obtener nervio sural para injertos. b) Nivel Medio (R3 y R4): Cuidar pre y postoperatoriamente a pacientes con lesiones de nervios periféricos. Realizar una neurolosis/descompresión. Exponer el plexo braquial lateral. Manejar el dolor asociado a lesiones nerviosas. c) Nivel Avanzado (R5): Llevar una consulta de lesiones de nervios periféricos. Realizar descompresiones nerviosas: túnel de carpo, cubital en el codo, peroneo. Realizar reparaciones nerviosas. Escindir un tumor de vaina nerviosa. Exponer el plexo braquial lesionado. 7. Objetivos quirúrgicos al final del período de residencia. Tal y como recomienda el Comité conjunto de la EANS-UEMS, el residente debe de cumplimentar de manera rutinaria el libro del residente (Log–Book) con las intervenciones en las que participa, siendo supervisado por el tutor del programa. En la siguiente tabla 1 se relacionan los principales procedimientos, así como los números mínimo y óptimo que un residente debería haber realizado al finalizar el período de residencia. Si el número mínimo de algún procedimiento no se obtiene se puede complementar con algún otro procedimiento de un área similar, o facilitar la correspondiente rotación. Los residentes deberían estar implicados de manera directa en el manejo pre y postoperartorio de estos pacientes, así como comprender de manera detallada las pruebas diagnósticas preoperatorias. Muchos de los procedimientos de la tabla 1 requieren el uso del microscopio, con el que los residentes deben estar completamente familiarizados. Además de los procedimientos de la tabla 1, el residente debería haber participado como ayudante o realizado en parte las intervenciones de la tabla 2. TABLA 1 Principales procedimientos que deberían haberse realizado al concluir el periodo de residencia Mínimo Óptimo 1. Adultos: 1.1 Traumatismos craneoencefálicos . . . . . . . . . . . 47 total 93 total Trépanos (drenaje ventricular externo/monitor PIC/reservorios) . . . . . . . . . . . . . . . . . . . . . . . . 15 30 Hematoma subdural crónico . . . . . . . . . . . . . . . 10 20 Craneotomías para hem.epidural/subdural/ intracerebral/contusión . . . . . . . . . . . . . . . . . . 10 20 Fracturas hundimiento . . . . . . . . . . . . . . . . . . . . 5 8 Fístulas LCR (reparar defecto dural) . . . . . . . . 2 5 Cranioplastias . . . . . . . . . . . . . . . . . . . . . . . . . . . . 5 10 1.2 Lesiones y tumores supratentoriales (excluidos estereotáxicos) . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 40 total 61 total Tumores intrínsecos –primario/metastásico . . 30 40 Meningiomas . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 8 12 Adenomas Hipofisarios (transesfenoidal-transcraneal) . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . – 5 Otras lesiones benignas (epidermoides, quiste aracnoideo, etc.) . . . . . . . . . . . . . . . . . . . . . . . . 2 4 1.3 Lesiones de fosa posterior . . . . . . . . . . . . . . . . . 7 total 14 total Tumores primarios o metastásicos . . . . . . . . . . 3 6 Malformación de Chiari/Descompresión de fosa posterior . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 2 4 Otras lesiones benignas (epidermoides, quiste aracnoideo, etc.) . . . . . . . . . . . . . . . . . . . . . . . . 2 4 1.4 Infecciones (craneales y espinales): . . . . . . . . . 8 total 12 total Abscesos/empiema subdural . . . . . . . . . . . . . . . 8 12 1.5 Vascular . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 10 total 27 total Craniotomía para aneurismas . . . . . . . . . . . . . . – 8 Craniotomía para MAV . . . . . . . . . . . . . . . . . . . . – 2 Cavernomas . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 2 5 Hematomas (intracerebrales espontáneos/ cerebelosos) . . . . . . . . . . . . . . . . . . . . . . . . . . . . 8 12 1.6 Hidrocefalia (> 16 años) . . . . . . . . . . . . . . . . . . . 42 total 69 total Shunt primario . . . . . . . . . . . . . . . . . . . . . . . . . . . 20 30 Shunt –revisión . . . . . . . . . . . . . . . . . . . . . . . . . . . 10 15 Ventriculostomía endoscópica . . . . . . . . . . . . . . 2 4 Drenaje Ventricular externo . . . . . . . . . . . . . . . . 10 20 1.7 Columna . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 92 total 145 total Enfermedad discal cervical/espondilosis: descompresión anterior/foraminotomía . . . . . . . 15 25 Instrumentación cervical (anterior/posterior) . 3 5 Enfermedad discal lumbar/espondilosis: hernia lumbar . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 50 70 Laminotomía/laminectomía para espondilosis 10 15 Instrumentación Lumbar . . . . . . . . . . . . . . . . . . . 5 10 Tumores espinales: Extradural . . . . . . . . . . . . . . 3 5 Intradural extramedular . . . . . . . . . . . . . . . . . . . 3 5 Instrumentación en tumores vertebrales . . . . . – 5 Trauma espinal: Descompresión/instrumentación. 3 5 1.8 Trigémino y otras neuralgias . . . . . . . . . . . . . . . 7 total 13 total Técnicas de inyección/lesión por radiofrecuencia. 5 8 Descompresión microvascular . . . . . . . . . . . . . . 2 5 1.9 Neurocirugía funcional y estereotáxica . . . . . . 9 total 23 total Biopsia estereotáxica por tumor . . . . . . . . . . . . 5 10 Cirugía de la epilepsia . . . . . . . . . . . . . . . . . . . . . – 3 Electroestimulación terapéutica (nervio periférico, espinal) . . . . . . . . . . . . . . . . . . . . . . . . . . . 2 5 Implantación de bombas de infusión intratecal 2 5 1.10 Nervio periférico * . . . . . . . . . . . . . . . . . . . . . . 30 total 45 total Descompresión/transposición por atrapamiento. 30 45 1.11 Técnicas básicas . . . . . . . . . . . . . . . . . . . . . . . . . . 68 total 100 total Craniotomía suratentorial . . . . . . . . . . . . . . . . . . 60 80 Craniectomía fosa posterior . . . . . . . . . . . . . . . . 8 20 17986 Sábado 29 marzo 2008 BOE núm. 77 2 Pediátricos (< 15 años): 2.1 Hidrocefalias y malformaciones congénitas: . . 7 total 15 total Drenaje ventricular externo . . . . . . . . . . . . . . . . 5 10 Shubts . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 2 5 2.2 Traumatismo craneal y espinal: . . . . . . . . . . . . . – 10 total Trépanos, monitorización PIC/drenajes/ reservorios . . . . . . . . . . . . . . . . . . . . . . . . . . . . . – 5 Hematomas/higromas subdurales . . . . . . . . . . . – 2 Hematomas extra/subdurales . . . . . . . . . . . . . . . 3 2.3 Tumores cerebrales y otras lesiones: . . . . . . . . . – 3 total Tumores supratentoriales . . . . . . . . . . . . . . . . . . – 3 Los procedimientos en los que no se fijan valores mínimos, éstos podrán sustituirse por otros de área similar o en su caso facilitar la correspondiente rotación. * En las unidades docentes en las que no se realice cirugía de nervio periférico deberá facilitarse la correspondiente rotación. TABLA 2 Procedimientos en los que el residente debe ayudar o realizar en parte Mínimo Craniofaringioma . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 5 Adenomas Hipofisarios (transesfenoidal/transcraneal) . . . . . . 10 Neurinomas acústico . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 10 Meningiomas complejos de base de cráneo/ fosa posterior . . . 10 Craniotomía Aneurisma . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 12 MAV . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 5 Endarterectomías . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 3 Hernia discal torácica . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 3 Tumores espinales intramedulares . . . . . . . . . . . . . . . . . . . . . . . 3 Talamotomía, palidotomía/técnicas de estimulación . . . . . . . . 5 Implantación de bombas de infusión intratecal . . . . . . . . . . . . . 5 Craniosinostosis simple . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 2 Tumores pediátricos infratentoriales . . . . . . . . . . . . . . . . . . . . . 2 Mielomeningocele . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 3 Médula anclada . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 2 Disrafismos espinales . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 2 Suturas de nervios periféricos (con injertos)* . . . . . . . . . . . . 3 * En las unidades docentes en las que no se realice cirugía de nervio periférico deberá facilitarse la correspondiente rotación. 8. Otras actividades docentes/científicas. La asistencia a las actividades incluidas en este apartado a las que también se ha hecho referencia en anteriores apartados de este programa, tendrá carácter obligatorio debiendo proporcionar al residente un plan escrito de sesiones, conferencias y otras actividades análogas que será controlado por el tutor. 8.1 Sesiones clínicas. Incluye tanto las relativas a la presentación de casos por el personal de plantilla y por los residentes como las sesiones neurorradiológicas, clínicopatológicas, sesiones de morbi-mortalidad y sesiones de planificación de la investigación. 8.2 Asistencia a congresos y cursos. Incluye la realización de congresos, cursos y otras actividades análogas tanto internos como externos, correspondiendo al tutor determinar los que se consideran necesarios para la formación del residente. 8.3 Comunicaciones y ponencias.
Incluye la realización de comunicaciones y ponencias en congresos y reuniones científicas.
En los hospitales universitarios se considera recomendable que los residentes participen en las enseñanzas dirigidas a estudiantes de Medicina.