Trombosis venosa intracraneal
Epidemiología
La incidencia de la trombosis venosa intracraneal es desconocida, pero no es una enfermedad rara (Bousser 1985).
Existe un discreto predominio en mujeres, por el uso de anticonceptivos y la gestación.
A menudo se asocia una fístula arteriovenosa dural.
Clasificación
Localización
Epidemiología
Seno sagital superior 62,0 %
Seno lateral izquierdo 44,7
Seno lateral derecho 41,2
Seno recto 18,0
Venas corticales 17,1
Sistema venoso profundo 10,9
Venas cerebelares 0,3 (Hirsch, 2010).
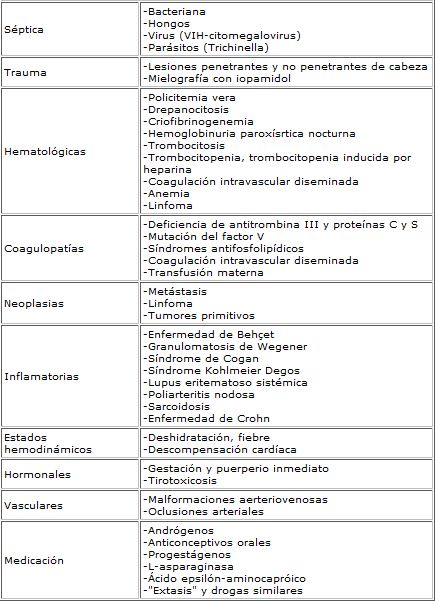
Etiología
Endocrina, hematológica, infecciosa
Las causas endocrinas están representadas por el uso de anticonceptivos, con una relación de predisposición protrombótica dada por la presencia de factores de coagulación alterados (factor V Leyden). También se observa durante los últimos meses de gestación y en el puerperio.
El síndrome antifosfolipídico, deficiencias hereditarias de proteínas C, S y antitrombina III, síndromes de hiperviscosidad, policitemia y otros. También enfermedades relacionadas al tejido conectivo y síndromes paraneoplásicos.
Las causas infecciosas están dadas por procesos infecciosos de estructuras vecinas (óticas, amigdalinas, orbitales, encefalitis y meningitis).
Tras un TCE cerrado se ve muy raramente y sus mecanismos fisiopatológicos todavía no se entienden (Bakar 2010).
Clínica
El diagnóstico clínico es extremadamente difícil debido a la variabilidad de inicio de los síntomas: cefalea, papiledema, alteraciones motoras, y compromiso de pares craneales (Bousser 1985).
Por presentarse de manera solapada en algunos casos, la hace de muy difícil diagnóstico.La forma más frecuente se caracteriza por signos focales y convulsiones.
La presentación puede ser aguda (menos de 48 horas), subaguda (entre dos y treinta días) o crónica (más de treinta días).
Los hallazgos más frecuentes son la cefalea y papiledema, pudiendo presentarse además parálisis de pares craneales (III, IV y VI pares; en caso de trombosis de seno cavernoso), alteraciones motoras, de conciencia y convulsiones.
A mayor tiempo de evolución, predominan los síntomas focales, mientras que a menor tiempo son la cefalea y papiledema los más frecuentes.
A pesar de ello se han agrupado cuatro principales variantes de presentación:
1.- La forma más frecuente se caracteriza por signos focales y convulsiones que dependen de la localización de la lesión.
2.- La segunda variante se presenta únicamente como hipertensión endocraneal aislada, con cefalea, papiledema y parálisis del VI par. El 25% de estos pacientes cumplen con criterios de diagnóstico de pseudotumor cerebral.
3.- Se manifiesta como encefalopatía aguda, con depresión del nivel de conciencia y sin signos de focalización o de hipertensión endocraneal.
4.- La presentación caracterizada por dolor ocular y parálisis de nervios craneales orienta a una trombosis del seno cavernoso (puede asociarse también a SIADH). Otras afecciones de pares craneales pueden estar provocadas por trombosis de los senos transversos o sigmoideos.
En los niños, las convulsiones son los síntomas más prominentes, junto con los signos de hipertensión endocraneal.
En ocasiones existe trombosis venosa simultánea en otros órganos (miembros inferiores, hígado, venas extracraneales) y embolia pulmonar.
Diagnóstico
Los exámenes habituales de laboratorio no muestran alteración.
El LCR puede mostrar una presión de apertura normal o elevada; observándose además incremento del número de eritrocitos y xantocromía (indicativa de infarto venoso).
Se precisará evaluación oftalmológica, en especial en casos de deterioro visual.
La TAC simple puede detectar la presencia de infartos venosos corticales hemorrágicos, el “signo de la cuerda” (trombosis venosa cortical), el “signo de la vena densa” o la hemorragia subcortical; y se incrementa la capacidad de diagnóstico al emplear contraste. Se describe el llamado “signo delta” o del “triángulo vacío” formado por la imagen de defecto de llenado de la porción posterior del seno longitudinal tras la administración de contraste.
Un TAC “normal” no excluye una trombosis venosa cerebral.
La RM cerebral muestra en la fase aguda (primeros cinco días) la ausencia del flujo venoso en T1 y T2, apareciendo el trombo iso e hipointenso, respectivamente; y luego se muestra hiperintenso.
La fase venosa muestra defectos de llenado en los senos durales principales; lográndose incluso secuencias angiográficas de la vasculatura venosa. Los fenómenos patológicos provocados por la TVC parten del edema vasogénico, llegando a la hemorragia perivascular e infarto venoso isquémico, con reducción de la presión de perfusión capilar; que desembocan en el edema citotóxico.
La RM por difusión-perfusión es una nueva técnica empleada para el diagnóstico, que muestra el incremento de los coeficientes de difusión, confirmando la presencia de este tipo de edema.
Tratamiento
Debido a su presentación clínica variable el diagnóstico suele ser difícil y por lo tanto el tratamiento con heparina se realiza con considerable retraso (Pfefferkorn 2009).
Se debe anticoagular con heparina inicialmente y luego continuar con warfarina por un periodo de tres a seis meses.
El manejo médico se basa en el control de las convulsiones, antibioticoterapla de amplio espectro en caso de causa infecciosa de la enfermedad, corrección de las alteraciones metabólicas, y manejo del edema cerebral e hipertensión endocraneal.
La presencia de un infarto venoso hemorrágico no contraindica la anticoagulación.
La indicación del tratamiento quirúrgico es rara.
Pronóstico
La detección temprana es importante ya que es una enfermedad potencialmente fatal.
Las recurrencias llegan al 12% de los casos (más en hospitalizados o en condiciones protrombóticas).
Se considera de buen pronóstico la trombosis post parto.
Las convulsiones se reportan como secuela en un 10 a 30% de pacientes que las tuvieron en la etapa aguda, y ocurren dentro del primer año.
Los factores asociados a una mala evolución del caso son la progresión rápida del trombo, edades elevadas, causas infecciosas, presencia de signos de focalización y coma, infarto hemorrágico, compromiso de las venas cerebelosas y trombosis de las venas profundas.
Pronóstico
En la serie de Bousser et al. sólo 4 pacientes fallecieron, lo que sugiere un resultado más benigno del clásicamente descrito. Ninguno de los 23 pacientes tratados con heparina fallecieron, lo que indica que los anticoagulantes no son perjudiciales en esta serie.
Bibliografía
Bakar, Bülent, y Ismail Hakkı Tekkök. 2010. [Venous sinus thrombosis after closed head injury: case report.]. Ulusal Travma Ve Acil Cerrahi Dergisi = Turkish Journal of Trauma & Emergency Surgery: TJTES 16, no. 1 (Enero): 98-102.
Bousser, M G, J Chiras, J Bories, y P Castaigne. 1985. Cerebral venous thrombosis–a review of 38 cases. Stroke; a Journal of Cerebral Circulation 16, nº. 2 (Abril): 199-213.
Hirsch M. Trombosis venosa intracraneal: Signos imagenológicos y errores frecuentes. Rev Chil Radiol 2010; 16(4): 175- 187.
Pfefferkorn, Thomas, Isabelle Crassard, Jennifer Linn, Martin Dichgans, Monique Boukobza, y Marie-Germaine Bousser. 2009. Clinical features, course and outcome in deep cerebral venous system thrombosis: an analysis of 32 cases. Journal of Neurology 256, nº. 11 (Noviembre): 1839-1845. doi:10.1007/s00415-009-5206-3.