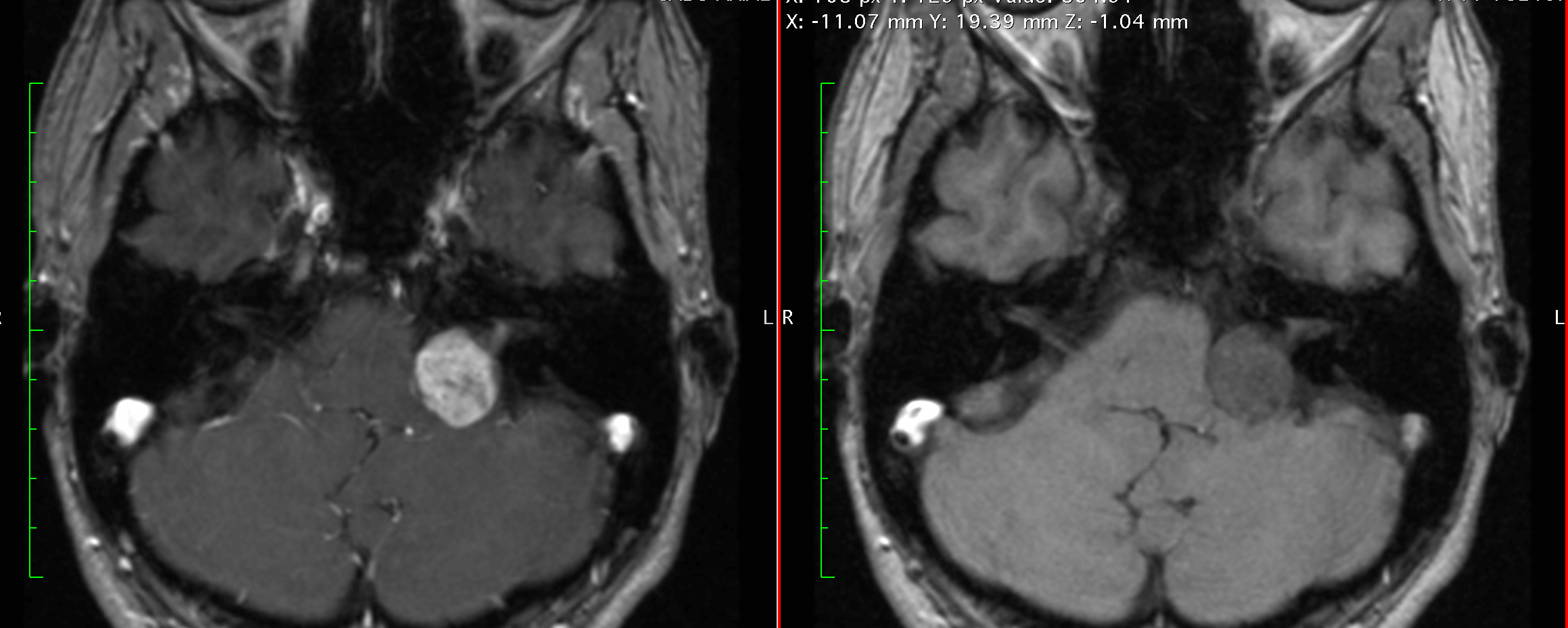
Schwannoma del nervio vestibular
El schwannoma del nervio vestibular, es el mal llamado neurinoma o neuroma del acústico, denominados así clasicamente 1) 2).
Epidemiología
Representan hasta el 10% de los tumores intracraneales primarios con una incidencia estimada en 1,2 casos cada 100.000 habitantes por año 3)
El 95 % son unilaterales y los bilaterales están generalmente asociados a neurofibromatosis tipo II (NF2).
En el 2.5 % de las necropsias realizadas en personas de más de 65 años se encontró un schwannoma sin sospecha previa.
En un 7 a 10 % de los casos coexisten quistes aracnoideos en la misma localización.
Origen
Se originan habitualmente en el nervio vestibular superior (nervio utricular), específicamente en el área de transición entre la cubierta mielínica del sistema nervioso central (oligodendrocitos) y la del sistema nervioso periférico (célula de Schwann) conocida como área de Obersteiner Redlich, localizada aproximadamente a 1 cm del origen aparente del nervio vestibular superior en la porción lateral del surco bulboprotuberancial, en inmediaciones del conducto auditivo interno 4)
véase ganglio de Scarpa
Es un tumor, generalmente de crecimiento lento en el ángulo pontocerebeloso
Clasificación
Puede verse en dos formas: aislada (95 % de los casos) y asociada a la neurofibromatosis tipo 2, en la que aparece en forma bilateral y se presenta en pacientes en general más jóvenes.
Clasificación de Zini-Magnan 5).
Clasificación de Kanzaki 6).
Etiología
Fallo en el gen supresor de tumor en el brazo largo del cromosoma 22, que normalmente evita que los tumores se presenten. Se desconoce la causa de este defecto genético. Sin embargo, a menudo existe una asociación entre el schwannoma del nervio vestibular y el trastorno genético neurofibromatosis tipo 2 (NF2).
Fisiopatología
Conforme el tumor crece:
Presiona contra los nervios auditivos y de equilibrio, usualmente causando deterioro auditivo unilateral, tinnitus (tintineo,silbidos, etc.), y pérdida del equilibrio.
· Puede interferir con el nervio trigémino (sensibilidad facial), causando entumecimiento facial.
· También puede producir presión en los músculos de la cara, causando debilidad muscular o parálisis del lado donde se encuentra el tumor.
· Si el tumor crece más, puede eventualmente presionar contra estructuras nerviosas cerebrales.
La tasa de crecimiento no se puede predecir,siendo generalmente de 1 a 10 mm/año.No obstante algunos no presentan cambios en muchos años.
El 6 % incluso disminuye de tamaño aunque algunos pueden crecer hasta 20-30 mm/año.
Anatomía Patológica
Nace en el área de Obersteiner Redlich
Clínica
La pérdida unilateral progresiva de la audición, acúfenos y vértigo representan los síntomas más comunes en el momento del diagnóstico.
Pédida de audición (85.8%)
Hipoestesia facial (48.9%)
Ataxia (44.6%)
Acúfenos (40.1%)
Anacusia (26.3%)
Parálisis facial (21.1%).
Diagnóstico
La audiometría de tonos puros (ATP), ha sido considerada como un paso inicial para el diagnóstico. Si se trata de una pérdida auditiva neurosensorial asimétrica, se debe de completar con la electronistagmografía (ENG), y el registro de las respuestas auditivas del tronco cerebral (BAER).
En el tinnitus y/o vértigos, a pesar de una audiometría normal está indicado la ENG y exámenes BAER 7).
Los pacientes con pequeños SV pueden tener una marcha aparentemente normal, pero el déficit vestibular puede ser detectado por el uso adecuado del análisis de la marcha, sobre todo con los ojos tapados (Yin y col., 2011), por lo que es un test recomendable (Angunsri y col., 2011).
Resonancia magnética
Es la técnica diagnóstica de elección.
El calculo de su volumen se puede realizar mediante la fórmula ABC/2, lo cual es un método sencillo no inferior a la planimetría (Yu y col., 2013).
En caso de hipoacusia es necesaria la exploración meticulosa ya que puede ser dificil de detectar en los SV muy pequeños (von Kummer y col., 2011).
Es rara la posiblidad que una lesión confinada el poro acústico interno sea otro tipo de lesión (Sriskandan y col., 2011).
La resonancia de 3 teslas con gadolinio, es capaz de demostrar la localización del nervio facial (Nakai, 2013).
Escalas
Tratamiento
Complicaciones
Tras cirugía
Lesión de pares craneales
En la paresia facial se puede realizar una anastomosis hipoglosofacial
Inestabilidad persistente
Hemorragia intracraneal
Fístula de líquido cefalorraquídeo
Meningitis
Neumocele a tensión tras resección translaberíntica (Hertzano y col., 2011).
Tras radiocirugía
Afectación del nervio facial
Afectación del nervio trigémino
Transformación maligna tras radiocirugía (Ganz, 2013).
Se han encontrado 26 casos.
En 13 casos el tumor se produjo en el contexto de una neurofibromatosis tipo 2.
Ninguno de los pacientes tenía un tumor de tamaño inferior a 2,5 cm. y el período de latencia media entre el desarrollo de tumores malignos y la radioterapia fue de 5,8 años (Tanbouzi y col., 2011).
Aunque es imposible sacar conclusiones de casos aislados la radiocirugía se considera segura y el riesgo de transformación maligna, con o sin la radiocirugía, es muy baja. Los datos de seguimiento estarán disponibles con el tiempo, sin embargo, el aumento en el número de pacientes tratados principalmente con esta modalidad sugiere que se debe tener precaución en su uso en los jóvenes, y los pacientes deben ser informados de esta complicación poco frecuente pero potencialmente grave (Demetriades y col., 2010).
Pronóstico
La morbilidad postoperatoria es significativamente mayor en pacientes con un tamaño del tumor> 4 cm. (Kazim y col., 2011).
En pacientes mayores de 65 años, la adopción de una resección subtotal en casos seleccionados puede mejorar los resultados postoperatorios del nervio facial y reducir la duración de la cirugía y la consiguiente morbilidad (Nuseir y col., 2011).
La recuperación funcional de la paresia facial tras la cirugía depende del grado de afectación y el tiempo transcurrido (Rivas y col., 2011).
La radiocirugía presenta mejores resultados en cuanto a preservación de la audición (Park y col. 2011).
No hay disminución significativa en la calidad de vida tras la radiocirugía (Park y col., 2011).
Tras el tratamiento, la mayoría de los pacientes experimentan mejoría del tinnitus, mientras que otros pueden empeorar. Idependientemente del tratamiento, parece que hay una reducción global de la gravedad del tinnitus para todas las formas de microcirugía y radiocirugía estereotáctica. Es importante destacar que la observación conduce a un empeoramiento de los síntomas de tinnitus y por lo tanto debe ser sopesado en la recomendación de tratamiento 8)
Bibliografía
Acioly, Marcus André, Alireza Gharabaghi, Marina Liebsch, Carlos Henrique Carvalho, Paulo Henrique Aguiar, y Marcos Tatagiba. 2011. Quantitative parameters of facial motor evoked potential during vestibular schwannoma surgery predict postoperative facial nerve function. Acta Neurochirurgica (Abril 1). doi:10.1007/s00701-011-0995-4. http://www.ncbi.nlm.nih.gov/pubmed/21455744.
Amano, Midori, Michihiro Kohno, Osamu Nagata, Makoto Taniguchi, Shigeo Sora, y Hiroaki Sato. 2011. Intraoperative continuous monitoring of evoked facial nerve electromyograms in acoustic neuroma surgery. Acta Neurochirurgica 153, no. 5 (Mayo): 1059-1067. doi:10.1007/s00701-010-0937-6.
Angunsri, Nakarin, Kazuo Ishikawa, Min Yin, Eigo Omi, Yutaka Shibata, Takashi Saito, y Yoshiaki Itasaka. 2011. Gait instability caused by vestibular disorders - Analysis by tactile sensor. Auris, Nasus, Larynx 38, no. 4 (Agosto): 462-468. doi:10.1016/j.anl.2011.01.016.
Anon. 1994. National Institutes of Health Consensus Development Conference Statement on Acoustic Neuroma, December 11-13, 1991. The Consensus Development Panel. Archives of Neurology 51, no. 2 (Febrero): 201-207.
Demetriades, Andreas K, Nicholas Saunders, Peter Rose, Cyril Fisher, Jeremy Rowe, Robert Tranter, y Carl Hardwidge. 2010. Malignant transformation of acoustic neuroma/vestibular schwannoma 10 years after gamma knife stereotactic radiosurgery. Skull Base: Official Journal of North American Skull Base Society … [et Al 2010, no. 5 (Septiembre): 381-387. doi:10.1055/s-0030-1253576.
Ganz, Jeremy C. 2013. “Complications of Gamma Knife Neurosurgery and Their Appropriate Management.” Acta Neurochirurgica. Supplement 116: 137–146. doi:10.1007/978-3-7091-1376-9_21.
Gormley WB, Sekhar LN, Wright DC, Kamerer D, Schessel D. Acoustic neuroma: results of current surgical management. Neurosurgery 1997; 41: 50-60.
Hertzano, Ronna, y David J Eisenman. 2011. Large, symptomatic tension pneumocele: 23 years after translabyrinthine resection of an acoustic neuroma. Otolaryngology–Head and Neck Surgery: Official Journal of American Academy of Otolaryngology-Head and Neck Surgery 144, no. 3 (Marzo): 477-478. doi:10.1177/0194599810391602.
Kazim, Syed Faraz, Muhammad Shahzad Shamim, Syed Ather Enam, y Muhammad Ehsan Bari. 2011. Microsurgical excisions of vestibular schwannomas: A tumor-size-based analysis of neurological outcomes and surgical complications. Surgical Neurology International 2: 41. doi:10.4103/2152-7806.78516.
Lassaletta L, Gavilán J. Actualización en el tratamiento del schwannoma vestibular. Acta Otorrinolaringol Esp 2009; 60: 131-40.
Maier, W, T D Grauvogel, R Laszig, y G J Ridder. 2011. [Value of different strategies in the treatment of vestibular schwannoma : Therapeutic aspects and literature analysis.]. Hno (Abril 21). doi:10.1007/s00106-011-2302-3. http://www.ncbi.nlm.nih.gov/pubmed/21505927.
Murphy, Erin S, y John H Suh. 2011. Radiotherapy for vestibular schwannomas: a critical review. International Journal of Radiation Oncology, Biology, Physics 79, no. 4 (Marzo 15): 985-997. doi:10.1016/j.ijrobp.2010.10.010.
Nakai, Tomoaki, Hirotaka Yamamoto, Kazuhiro Tanaka, Junji Koyama, Atsushi Fujita, Masaaki Taniguchi, Kohkichi Hosoda, and Eiji Kohmura. 2013. “Preoperative Detection of the Facial Nerve by High-field Magnetic Resonance Imaging in Patients with Vestibular Schwannoma.” Neuroradiology (February 15). doi:10.1007/s00234-013-1156-7.
Nuseir, Amjad, Giuliano Sequino, Giuseppe De Donato, Abdelkader Taibah, y Mario Sanna. 2011. Surgical management of vestibular schwannoma in elderly patients. European Archives of Oto-Rhino-Laryngology: Official Journal of the European Federation of Oto-Rhino-Laryngological Societies (EUFOS): Affiliated with the German Society for Oto-Rhino-Laryngology - Head and Neck Surgery (Marzo 24). doi:10.1007/s00405-011-1566-2. http://www.ncbi.nlm.nih.gov/pubmed/21431956.
Park, Sean S, Inga Siiner Grills, Dennis Bojrab, Daniel Pieper, Jack Kartush, Ann Maitz, Arturo Martin, et al. 2011. Longitudinal Assessment of Quality of Life and Audiometric Test Outcomes in Vestibular Schwannoma Patients Treated With Gamma Knife Surgery. Otology & Neurotology: Official Publication of the American Otological Society, American Neurotology Society [and] European Academy of Otology and Neurotology (Marzo 23). doi:10.1097/MAO.0b013e3182138fc5. http://www.ncbi.nlm.nih.gov/pubmed/21436750.
Park, Cheol Eon, Bong Jin Park, Young Jin Lim, y Seung Geun Yeo. 2011. Functional outcomes in retrosigmoid approach microsurgery and gamma knife stereotactic radiosurgery in vestibular schwannoma. European Archives of Oto-Rhino-Laryngology: Official Journal of the European Federation of Oto-Rhino-Laryngological Societies (EUFOS): Affiliated with the German Society for Oto-Rhino-Laryngology - Head and Neck Surgery (Abril 11). doi:10.1007/s00405-011-1596-9. http://www.ncbi.nlm.nih.gov/pubmed/21479879.
Rivas, Alejandro, Kofi D Boahene, Héctor Corrada Bravo, Marietta Tan, Rafael J Tamargo, y Howard W Francis. 2011. A Model for Early Prediction of Facial Nerve Recovery After Vestibular Schwannoma Surgery. Otology & Neurotology: Official Publication of the American Otological Society, American Neurotology Society [and] European Academy of Otology and Neurotology (Abril 28). doi:10.1097/MAO.0b013e31821b0afd. http://www.ncbi.nlm.nih.gov/pubmed/21527865.
Rodriguez-Mena, R, J M Gallego-Sanchez, L G Gonzalez-Bonet, F Goig-Revert, C Barcia-Marino, y J Rosello-Ferrando. 2011. [Linear accelerator radiosurgery for the treatment of vestibular schwannoma]. Revista De Neurologia 52, no. 5 (Marzo 1): 275-282.
Samii M, Matthies C. Management of a 1000 vestibular schwannomas (acoustic neuromas): clinical presentation. Neurosurgery 1997; 40: 1-10.
Somers, T, and T Van Havenbergh. 2012. “Multidisciplinary Management of Vestibular Schwannomas: State of the Art.” B-ENT 8 (4): 235–240.
Spiegelmann R, Lidar Z, Gofman J, Alezra D, Hadani M, Pfeffer R. Linear accelerator radiosurgery for vestibular schwannoma. J Neurosurg 2001; 94: 7-13
Sriskandan, N, y S E J Connor. 2011. The role of radiology in the diagnosis and management of vestibular schwannoma. Clinical Radiology 66, no. 4 (Abril): 357-365. doi:10.1016/j.crad.2010.10.016.
Sughrue, Michael E, Rajwant Kaur, Martin J Rutkowski, Ari J Kane, Gurvinder Kaur, Isaac Yang, Lawrence H Pitts, y Andrew T Parsa. 2011. Extent of resection and the long-term durability of vestibular schwannoma surgery. Journal of Neurosurgery (Enero 21). doi:10.3171/2010.11.JNS10257. http://www.ncbi.nlm.nih.gov/pubmed/21250800.
Tanbouzi Husseini, Sami, Enrico Piccirillo, Abdelkader Taibah, Carlo T Paties, Roberto Rizzoli, y Mario Sanna. 2011. Malignancy in vestibular schwannoma after stereotactic radiotherapy: A case report and review of the literature. The Laryngoscope 121, no. 5 (Mayo): 923-928. doi:10.1002/lary.21448.
Theodosopoulos, Philip V, y Myles L Pensak. 2011. Contemporary management of acoustic neuromas. The Laryngoscope (Mayo 6). doi:10.1002/lary.21799. http://www.ncbi.nlm.nih.gov/pubmed/21557246.
von Kummer, R, y H Becker. 2011. [Consequences of Misdiagnosis : Unrecognized Acoustic Neuroma (Vestibular Schwannoma) in MRI.]. Clinical Neuroradiology (Abril 5). doi:10.1007/s00062-011-0069-2. http://www.ncbi.nlm.nih.gov/pubmed/21465279.
Yin, M, K Ishikawa, E Omi, T Saito, Y Itasaka, y N Angunsuri. 2011. Small vestibular schwannomas can cause gait instability. Gait & Posture (Abril 7). doi:10.1016/j.gaitpost.2011.02.026. http://www.ncbi.nlm.nih.gov/pubmed/21482113.